- Szczegóły
- Autor: Redaktor Strony Komitetu
- Kategoria: Uncategorised
Ergonomiczne uwarunkowania błędów medycznych
Janusz Pokorski
Ekspertyza przygotowana w ramach działalności Komitetu Ergonomii przy Prezydium Polskiej Akademii Nauk
Kraków 2008
Spis treści
|
1. Wstęp |
3 |
|
2. Błąd medyczny |
4 |
|
3. Błąd medyczny uwarunkowany czynnikami ergonomicznymi |
6 |
|
4. Skala problemu |
7 |
|
5. Ergonomia |
9 |
|
6. Ergonomiczna niedoskonałość jako źródło błędu |
11 |
|
7. Problem zgłaszalności błędów medycznych |
15 |
|
8. Błąd medyczny a jakość opieki |
16 |
|
9. Wnioski |
20 |
|
10. Implikacje dla działań przyszłych |
20 |
|
11. Bibliografia |
21 |
1. Wstęp
Początek XXI wieku jest okresem rosnącego zainteresowania problematyką bezpieczeństwa pacjenta, a więc i zagadnieniem błędu medycznego. „Epidemia” błędów w systemach medycznych jest problemem globalnym (QuIC 2000), a „szpital z racji swojej działalności jest miejscem potencjalnie niebezpiecznym dla przebywających w nim ludzi” (Labon 1999). Mimo że publikacje na temat szkodzenia pacjentowi przez tych, którzy chcą mu pomóc pojawiały się znacznie wcześniej (np. Schimmel 1964), przełomem w zakresie zainteresowania się tą tematyką, jak również możliwościami minimalizacji ryzyka pacjenta w kontaktach z systemem opieki zdrowotnej była publikacja w roku 1999 przez Komitet Jakości opieki Medycznej w Ameryce, Instytutu Medycyny (Institute of Medicine) raportu „To Err Is Human. Building a Safer Health System” (Mylić się jest rzeczą ludzką. Budowanie bezpieczniejszego systemu opieki zdrowotnej). Raport okazał się prawdziwą „bombą”. Dokonywał w sposób niekonwencjonalny wszechstronnej analizy problemu powstawania błędu w łańcuchu opieki medycznej, jak i rozważał sposoby zapobiegania. Publikacja wywołała szeroki oddźwięk na świecie szokując danymi liczbowymi wskazującymi na błędy medyczne jako przyczynę 44000-98000 zgonów w USA w skali rocznej. Raport wskazywał przy tym, że dominującą obecnie przyczyną błędów medycznych nie są niedbałość, brak wiedzy lub umiejętności praktycznych. Przyczyn należy się doszukiwać w złej organizacji systemów ochrony zdrowia pozostającymi w tyle za systemami organizacji w innych gałęziach gospodarki. Opóźnienie to oceniane jest przynajmniej na jedna dekadę. Wśród licznych publikacji dotyczących zdarzeń niekorzystnych tłumaczonych brakiem wiedzy, umiejętności czy odpowiedniej dbałości zaczęły się pojawiać doniesienia cechujące się podejściem kompleksowym i interdyscyplinarnym a więc o charakterze ergonomicznym. Pojawiły się postulaty zastosowania w medycynie strategii eliminacji błędu, strategii które znakomicie sprawdziły się w technologiach lotniczych i kosmicznych, decydując o ich niezwykle wysokim poziomie niezawodności (Arnstein 1997). W niektórych krajach pojawiły się ośrodki prowadzące badania nad ergonomicznymi aspektami błędów medycznych i świadczące usługi doradcze w zakresie ergonomii w medycynie (np. Loughborough University czy Human Factors MD Inc.).
Jednocześnie rozgorzała dyskusja na temat zgłaszania błędów, ich potencjalnych źródeł i zdarzeń niepożądanych. Sprawa ta mająca trudne aspekty moralne i etyczne ma jednocześnie zasadnicze znaczenie dla identyfikacji kierunków i hierarchii działań prewencyjnych, w tym również o charakterze ergonomicznym.
Celem niniejszego opracowania jest zwrócenie uwagi profesjonalistów z zakresu opieki zdrowotnej na istotność niedoskonałości ergonomicznej obiektów, sprzętu, narzędzi, opakowań i oznaczeń, procedur, całego systemu opieki zdrowotnej, dla powstawania przesłanek do zaistnienia błędu. Zdaniem E. Deminga „problem tkwi w systemie, a system należy do menedżerów” (cyt. za Kaluzny, Savitz 1999). Podejście tradycyjne zakłada zwykle obarczenie winą i ukaranie ostatniego ogniwa w łańcuchu zdarzeń prowadzących do zaistnienia zdarzenia niepożadanego, tj. profesjonalisty systemu opieki zdrowotnej. Tymczasem istotna przyczyna tkwić może na samym początku łańcucha i polegać, np. na podobieństwie ampułek zawierających różne substancje czynne, ich inne stężenia lub niekompatybilności urządzeń, które powinny współpracować (np. pomp infuzyjnych, respiratorów) pochodzących od różnych producentów.
Zagadnienia medyczne w tematyce działań Komitetu Ergonomii przy prezydium PAN były dotychczas reprezentowane przez Komisję Ergonomia w Rehabilitacji. Komisja ta zorganizowała w roku 2003 sympozjum dotyczące projektowania dla osób niepełnosprawnych. Szereg referatów dotyczyło błędów o charakterze ergonomicznym mogących prowadzić do zdarzeń niepożądanych (np. Lecewicz-Bartoszewska, Piątkowski 2003). Ponadto komisja jest rokrocznie współorganizatorem Międzynarodowej Konferencji Ergonomia Niepełnosprawnym.
Istotność wykorzystania krajowego potencjału ergonomicznego w celu ograniczenia zdarzeń niepożądanych w systemie opieki zdrowotnej doprowadziła w roku 2006 do przyjęcia przez Komitet Ergonomii PAN uchwały o utworzeniu Komisji Ergonomia w Medycynie. Komisja ta powstanie w roku 2009 i przystąpi do organizacji sympozjum „Ergonomiczne uwarunkowania błędów medycznych”.
2. Błąd medyczny
Jest wiele niejasności i nieporozumień odnośnie rozumienia terminu „błąd medyczny”. Jest on rozmaicie rozumiany w różnych krajach, jak również przez przedstawicieli różnych dyscyplin naukowych. Do niedawna utożsamiany był z „błędem w sztuce lekarskiej”. Określenie to wskazywało na lekarza jako głównego świadczeniodawcę usług medycznych jednocześnie upatrując w nim głównego winnego w przypadku zaistnienia zdarzenia niepożądanego.
|
Lekarz może ponieść odpowiedzialność cywilną, karną i zawodową za negatywne skutki wykonania lub zaniechania czynności medycznych, które nie są zgodne z aktualnym stanem wiedzy i zasadami sztuki lekarskiej (lege artis).
Błąd w sztuce lekarskiej wg. Zajdel J (2008) to: - błąd diagnostyczny - błąd terapeutyczny - błąd techniczny - błąd informacyjny (dot. następstw/powikłań, rokowania, przeciwwskazań) |
O ile podejście takie było do zaakceptowania w czasach, gdy lekarz był głównym swiadczeniodawcą usług medycznych, o tyle obecnie nie jest już adekwatne do sytuacji, w której system opieki medycznej rozszerzył się znacznie, wciągając do współpracy przedstawicieli innych dyscyplin i służb i to zasadniczo niezależnie od typu i rozległości działań medycznych. W tej sytuacji trudno jest wskazać jednego winnego.
|
Błędy musza być postrzegane jako dowód niedoskonałości systemu, a nie ludzkiego charakteru. (Kutryba, Kutaj-Wąsikowska 2003) |
Prawidłowym postępowaniem w tym przypadku jest analiza całego systemu w najdrobniejszych szczegółach dla wskazania jego słabych punktów. Wskazanie i napiętnowanie fachowca, któremu zdarzyło się „niepożądane zdarzenie” może i zwykle jest bardziej niekorzystne dla społeczeństwa, niż po odejściu od strategii karania „oko za oko” przejście do strategii identyfikowania, w systemie służby zdrowia i poza nim, wszelkich zaistniałych i potencjalnych możliwości wystąpienia błędu medycznego. Zdaniem autora ekspertyzy takie szczere informowanie na zasadach poufności o błędach potencjalnych (niezrealizowanych), jak i o zrealizowanych błędach „bezszkodowych”, oraz w przypadku błędów prowadzących do zdarzeń przynoszących szkodę na zdrowiu lub śmierć, będzie jeszcze długo w społeczeństwie polskim mało możliwe ze względu na obawę przed konsekwencjami służbowymi i finansowymi.
W niniejszym opracowaniu autor nie używa określenia „błąd lekarski” czy „błąd w sztuce lekarskiej” sugerujących osobę lekarza jako winnego zaistnienia zdarzenia niepożądanego w wyniku braku wiedzy, umiejętności, czy należytej staranności.
Proponowane przez autora opracowania określenie „błąd medyczny” brzmi:
|
Błąd medyczny jest to przesłanka do zaistnienia zdarzenia niepożądanego w systemie opieki zdrowotnej |
Często spotykane w piśmiennictwie (np. Reason cyt. za IOM 1999) określanie błędu medycznego jako: (a) błędu wykonania (poprawny plan, złe wykonanie) i (b) błędu planowania (plan błędny od początku), autor kwestionuje ze względu na to, że nie uwzględnia ono niezwykle istotnych przyczyn mających swoje źródło poza systemem opieki zdrowotnej, tj. np. w przemyśle farmaceutycznym oraz innych dziedzinach pośrednio związanych ze świadczeniem usług zdrowotnych.
Natomiast „zdarzenie niepożądane” Joint Commission on Acreditation of Health Care Organizations (cyt. za Kutryba, Kutaj-Wąsikowska 2003) definiuje nastepująco:
|
Zdarzenie niepożądane to szkoda wywołana w trakcie lub w wyniku leczenia, nie związana z naturalnym procesem choroby lub stanem zdrowia pacjenta |
Takie sformułowanie pojęcia błędu medycznego nie wyklucza zaliczenia do tej kategorii „lekarskiego błędu w sztuce” w rozumieniu klasycznym, znacznie je jednak rozszerza obejmując przyczyny nie mające bezpośredniego związku z: (1) czasem, (2) miejscem zdarzenia, jak i z (3) konkretną osobą/zespołem świadczącym usługę medyczną (np. niezastosowanie kryteriów ergonomicznych przez projektanta opakowań leków w fabryce farmaceutycznej; pomyłka farmaceuty w aptece; płyn do czyszczenia przelany przez pacjentkę do butelki po syropie i in.).
Błędy medyczne można podzielić na dwie główne kategorie: (1) dostrzegane (acute)
i (2) ukryte (latent). Szczególnie trudne do eliminacji są błędy ukryte powstające często poza systemem służby zdrowia (np. przy projektowaniu obiektów, opakowań i sprzętu) a ujawniające się w szczególnych okolicznościach (Arnstein 1997).
Poszukiwanie czynnika sprawczego w przypadku błędu medycznego jest szczególnie trudne i obarczone wielkim prawdopodobieństwem pomyłki w ocenie wkładu poszczególnych potencjalnych czynników w zaistnienie zdarzenia niepożądanego. Wynika to między innymi z poniższych stwierdzeń:
Błąd medyczny może:
- doprowadzić do wystąpienia zdarzenia niepożądanego o różnym nasileniu (od niedostrzegalnego aż do śmierci włącznie)
- pociągnąć za sobą brak efektu pożądanego (źle zaprogramowana pompa infuzyjna nie podaje leku)
Błąd medyczny może być:
- zrealizowany – doszło do sytuacji mogącej potencjalnie wywołać zdarzenie niepożądane
- niezrealizowany – gdy do opisanej wyżej sytuacji nie dochodzi np. ze względu na uświadomienie sobie w porę problemu
Błąd medyczny może być:
- nieuświadomiony, niezauważony
- nieuświadomiony, niezauważony przez świadczyciela usługi medycznej, natomiast zauważony przez inne osoby (np. pacjenta, członka rodziny itd.)
- zauważony, zgłoszony
- zauważony niezgłoszony
Błąd medyczny może być:
- dostrzegalny (acute), np. przypadkowe przecięcie naczynia
- ukryty (latent), np. niewielka różnica w działaniu pompy infuzyjnej (błędy te są szczególnie niebezpieczne ze względu na trudności w ich wykryciu)
Błąd medyczny może wydarzyć się:
- w szpitalu
- w innej jednostce służby zdrowia (np. aptece)
- w środku transportu medycznego lub innego
- w domu (np. spowodowany podobieństwem opakowań, zażyciem podwójnej dawki itd.)
Błąd medyczny może być spowodowany:
- przez zawodowców medycznych
- inne osoby
3. Błąd medyczny uwarunkowany czynnikami ergonomicznymi
Błąd medyczny uwarunkowany czynnikami ergonomicznymi może należeć do każdej z wymienionych wyżej klas. Zasadniczo nie obejmuje „błędu w sztuce lekarskiej”, chociaż spowodowany nadmiernym zmęczeniem i/lub pośpiechem brak należytej staranności, czy chwilowy spadek sprawności myślenia i działania, można by do tej kategorii włączyć.
|
Błąd medyczny uwarunkowany czynnikami ergonomicznymi to przesłanka do zaistnienia zdarzenia niepożądanego w systemie opieki zdrowotnej wynikająca z niedoskonałości ergonomicznej jakiegokolwiek ogniwa systemu. |
Zagadnienie ergonomicznych uwarunkowań błędów medycznych poruszano sporadycznie w latach 90. dwudziestego wieku (Estryn-Behar 1996) koncentrując się głównie na problemie obciążenia pracowników służby zdrowia. Na zagadnienia błędu medycznego zwrócono baczniejszą uwagę po ukazaniu się raportu IOM (1999) mówiącego o kilkudziesięciu tysiącach zgonów w USA, nie wynikających z zasadniczej przyczyny chorobowej, a więc tych, którym można by zapobiec. W świetle doświadczeń osobistych autora (praca w szpitalu, działalność w zakresie ergonomii) pewnym jest, że znaczącej liczbie tych niekorzystnych zdarzeń można by zapobiec dbając o doskonałość ergonomiczną systemu opieki zdrowotnej. Wypowiadający się w imieniu Human Factors and Ergonomics Sciety, były przewodniczący tego stowarzyszenia, David Woods, powiedział, że „przyszłe badania zmierzające do poprawy bezpieczeństwa pacjenta muszą uwzględniać czynnik ludzki (ergonomiczny) w zakresie złożonego systemu opieki medycznej (Kogan 2000). Droga do tego wiedzie poprzez opracowanie mechanizmów transferu idei ergonomicznych do całego systemu służby zdrowia i platformy skutecznej wymiany doświadczeń pomiędzy światem techniki kształtującym hardware i software dzisiejszego systemu opieki zdrowotnej a jego użytkownikami, jak również przez uświadomienie przyszłych lekarzy i innych profesjonalistów służby zdrowia o znaczeniu czynnika ergonomicznego dla pełnego sukcesu ich działań. W przypadku menedżerów służby zdrowia wymagania winny być znacznie wyższe. Oni decydują o alokacji środków. Oni, lub wyznaczone przez nich kompetentne osoby (lub instytucje zewnętrzne) są odpowiedzialni za ergonomiczną jakość zakupywanych leków, sprzętu, urządzeń, pomieszczeń, systemów komunikacji. Najbardziej fundamentalna zmiana warunkująca postępy w redukowaniu błędów medycznych to zmiana kultury organizacji (Kutryba, Kutaj- Wąsikowska 2003), a zmiana ta, zdaniem autora, nie może pomijać wbudowania do niej zasad ergonomii jako jej integralnego elementu.
4. Skala problemu
Specyfika błędu medycznego, różnice taksonomiczne oraz w metodologii badań utrudniają znacznie ocenę częstości występowania błędów medycznych oraz identyfikację ich źródeł. Dodatkowo przyczynia się do tego obawa „sprawcy” przed konsekwencjami służbowymi czy finansowymi lub utratą dobrej opinii. Jeszcze trudniejsze do oszacowania są błędy medyczne zaistniałe poza systemem opieki zdrowotnej, np. w domu pacjenta. Zwykle nie kojarzy się ze zdarzeniem niepożądanym błędu popełnionego przy projektowaniu opakowania leku lub medycznego sprzętu.
Według raportu IOM (1999) opartego na wynikach dwóch dużych programów badawczych prowadzonych w USA (Colorado i Utah oraz Nowy Jork) do zdarzeń niepożądanych doszło odpowiednio u 2.9% i 3.7% pacjentów hospitalizowanych w tych stanach. Z tej grupy w szpitalach Colorado i Utah 6.6% zdarzeń niepożądanych – w Nowym Jorku 13.6% - doprowadziło do zgonu pacjenta. W obu badaniach ponad połowa zdarzeń niepożądanych spowodowana była błędem medycznym i można jej było zapobiec. Biorąc pod uwagę liczbę 33.6 milionów przyjęć szpitalnych w USA w roku 1997 dane uzyskane w Colorado i Utah pozwoliły na oszacowanie rocznej liczby zgonów spowodowanych błędem medycznym na 44000. Gdyby jako podstawę oszacowania przyjęto dane z Nowego Jorku liczba ta sięgnęłaby 98000 osób. Nawet przy przyjęciu liczby 44000, liczba zgonów z powodu błędów medycznych przekraczała liczbę ofiar wypadków drogowych (43458), osób zmarłych z powodu raka sutka (42297) czy AIDS (16516). Oszacowana przez autorów raportu na 7000 liczba zgonów związanych z błędem popełnionym przy stosowaniu leków w szpitalach i poza szpitalami przewyższyła liczbę śmiertelnych ofiar wypadków przy pracy. Cytowane w raporcie IOM wyniki badania w dwóch szpitalach klinicznych wskazały na błędy w stosowaniu leków u 2% przyjętych pacjentów podnoszące koszty szpitala o 4700 dolarów w każdym przypadku błędu.
Kolejny raport IOM opublikowany w 2007 roku ( Aspden i In. 2007) oceniał wszystkie błędy związane z przepisywaniem i zażywaniem leków, produktów leczniczych sprzedawanych bez recepty, witamin, preparatów mineralnych i ziołowych. Raport stwierdzał, że w przypadku pacjentów szpitalnych przeciętnie 1 błąd zdarzał się codziennie każdemu pacjentowi. Błędy zdarzały się we wszystkich fazach opieki: przy przepisywaniu leku, podawaniu, monitorowaniu reakcji pacjenta. Badania te wskazywały na wystąpienie 400000 niepożądanych całkowicie zapobiegalnych zdarzeń w związku z podawaniem leków pacjentom szpitalnym, 800000 w przypadku pacjentów ośrodków opieki długoterminowej i u około 530000 pacjentów opieki otwartej (Medicare). Łącznie błędy związane ze stosowaniem leków dotyczyły 1.5 miliona osób. Stwierdzone błędy wynikały m.in. z niepełnego poinformowania pacjenta przez lekarza, z niepełnej lub trudnej do zrozumienia/przeczytania ulotki informacyjnej. Pomyłki spowodowane podobieństwem nazw leków dotyczyly 25% wszystkich błędów. Oznakowanie leków i ich opakowania były przyczyną 33% pomyłek i 30% przypadków śmiertelnych. Należy przy tym zaznaczyć, że zagadnienia jakości obiegu informacji oraz komunikacji wizualnej oraz przy wykorzystaniu innych kanałów informacyjnych to typowe zagadnienia wchodzące w zakres ergonomii.
Stosownie do stwierdzeń zawartych w raporcie Quality Interagency Coordination Task Force (QuIC 2000) dla prezydenta USA, wyniki wielu badań potwierdzają słuszność danych zawartych w raporcie IOM (1999). Należy jednak wspomnieć, że istnieją też publikacje stwierdzające, że dane zawarte w raporcie IOM (1999) są zaniżone (Null i in. 2004; HealthGrades 2004). Cytowana w raporcie QuIC praca (Leape 1994) zawiera informację, że w przeciętnej jednostce intensywnej terapii do dochodzi zwykle do 2 błędów dziennie, a 20% tych błędów jest potencjalnie śmiertelnych lub może przynieść poważne konsekwencje dla pacjenta. Przekłada się to na 99-procentową niezawodność, co różni się o kilka rzędów wielkości od niezawodności w lotnictwie czy bankowości. Wiele z tych błędów w intensywnej terapii można przypisać niedoskonałości ergonomicznej składników systemu (Arnstein 1997; Rice 2006).
Stosownie do wyników sondażu CBiOS (cyt za Zdrowie i Zarzadzanie 2001) w Polsce około jednej trzeciej respondentów spotkało się osobiście z przypadkami poważnych błędów w leczeniu lub brakiem staranności ze strony personelu medycznego. Natomiast dane uzyskane przez stowarzyszenie „Primum Non Nocere” mówią, że 18% polskiego społeczeństwa ucierpiało w efekcie błędów medycznych.
Rycina 1 zawiera informacje uzyskane w ramach zakończonego niedawno europejskiego programu badania nad przyczynami przedwczesnego odchodzenia pielęgniarek z pracy. Warto dodać, że pielęgniarki polskie uczestniczące w badaniu były na drugim miejscu (wśród 11 uczestniczących krajów europejskich) pod względem częstości zgłaszania stałej lub częstej obawy przed popełnieniem błędu, zaś jeszcze trzy kraje: Francja (1 miejsce), Włochy i Wielka Brytania uzyskały wyniki podobne do pielęgniarek polskich, tj. ok. 40% (Estryn-Behar 2008).
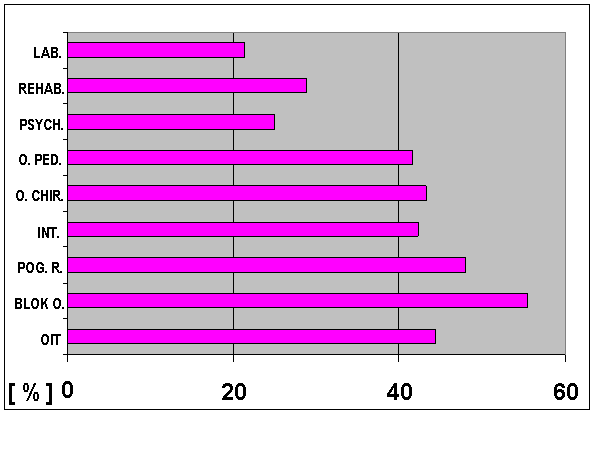
Ryc. 1. Odsetek pielęgniarek polskich pracujących na różnych oddziałach obawiających się popełnienia błędu często lub stale (Europejskie badanie NEXT; Pokorski 2007)
5. Ergonomia
W 1857 roku, 150 lat temu, Profesor Wojciech Bogumił Jastrzębowski opublikował rozprawę poświęconą nauce „ergonomii”. Chociaż prymat polskiego uczonego w tym zakresie jest powszechnie uznawany w świecie, to ergonomia w rozumieniu dzisiejszym narodziła się znacznie później, tj. w trakcie II wojny światowej.
Przyczyną tworzenia interdyscyplinarnych zespołów fachowców, które wypracowały swoiste metody kładąc podwaliny pod rozwój nauki ergonomii były potrzeby walczących armii. Okazało się bowiem, że doskonały pod względem technicznych sprzęt wojenny, obsługiwany przez doskonale wyszkolonych pilotów czy marynarzy, ulegał wypadkom z powodu popełnienia błędów w obsłudze urządzeń. Dokładne, wieloaspektowe, interdyscyplinarne analizy tych zdarzeń przyniosły wynik w postaci stwierdzenia, że przy swojej technologicznej doskonałości sprzęt był zbyt trudny w obsłudze nawet w warunkach nie charakteryzujących się szczególnym stresem czy pośpiechem. Konstruktorzy sprzętu nie brali zwykle pod uwagę psychofizycznej charakterystyki przyszłego użytkownika, nie uwzględniali naturalnych stereotypów reakcji człowieka, jego wymiarów, czy pojemności jego kanałów percepcyjnych. W efekcie prowadziło to do błędów w fazie odbioru informacji, podejmowania decyzji czy wykonywania czynności. Przykładem takich sprzyjających błędom konstrukcji jest chociażby tzw. „altimeter kliller” (trudny do prawidłowego odczytania „wysokościomierz zabójca”), czy kilkudziesięciopunktowa lista czynności, które musiały być wykonane poprawnie przed zanurzeniem okrętu podwodnego.
Rozwiązania ergonomiczne (w USA dziedzinę tę nazwano „Human Factors) przyczyniły się do wzrostu niezawodności systemów, do zmniejszenia się tendencji do popełniania błędów. Sprawdzone w warunkach wojny zasady ergonomii szybko trafiły do przemysłu państw wysokorozwiniętych stając się potężnym czynnikiem bezpieczeństwa i wygody pracownika, jakości i konkurencyjności produktów.
W Polsce ergonomia toruje sobie z mozołem drogę do stanowisk pracy, praktycznie nie widać jej w szkołach, systemie opieki zdrowotnej, brakuje jej w domach i potocznej świadomości obywateli.
O sukcesie ergonomii zadecydowały jej podstawowe cechy: kompleksowość i interdyscyplinarność. Rozpatrywanie problemu w sposób całościowy, bez pomijania jakiejkolwiek, z pozoru mało ważnej cechy, pozwala na kompletną diagnozę ze wskazaniem słabych ogniw systemu, decydujących zwykle o jakości i niezawodności systemu jako całości. W realizacji tego celu niezwykle pomocne jest specyficzne dla ergonomii narzędzie „ergonomiczne listy kontrolne analizy systemowej”. Są to zestawy pytań/zagadnień, ułożone nieraz hierarchicznie, na które trzeba odpowiedzieć aby ocenić ergonomiczną jakość systemu czy produktu, znaleźć ich słabe punkty i określić ważność i pilność działań naprawczych.
Z kolei powierzenie rozwiązania problemu zespołowi fachowców z różnych dziedzin (psychologii, medycyny, biomechaniki, antropometrii i in.) pozwala na wieloaspektowe podejście do zagadnienia i nieraz zaskakująco różne od spodziewanego rozwiązanie.
Ergonomia jest najwyższą formą profilaktyki, ale lekarze na ogół niezbyt chętnie się nią zajmują. Wolimy leczyć niż zapobiegać. Również dla większości podopiecznych służby medycyny pracy w naszym kraju zachowania bezpieczne są z reguły mało atrakcyjne.
Ergonomia jako recepta na optymalizację warunków pracy (w tym również zawiera się eliminacja źródeł błędów medycznych) wymaga systemowego, wielodyscyplinarnego i interdyscyplinarnego podejścia. Wymaga również pewnych wstępnych inwestycji, o których niechętnie się myśli przyjmując zamiast wariantu „optymalnego”, rozwiązania „do przyjęcia” lub „do zniesienia” – wymagające za to mniejszych nakładów finansowych, a mieszczące się jeszcze w ramach tzw. ”norm higienicznych”.
W potocznym ujęciu ergonomię utożsamia się z wygodnym fotelem samochodu – nie myśląc o innych zagadnieniach wynikających z jej kompleksowego i wielodyscyplinarnego charakteru, rozwijanych, np. w ramach makroergonomii, chronoergonomii czy neuroergonomii.
Tymczasem ergonomię należy traktować jako resyntezę całej dotychczasowej wiedzy ludzkiej praktycznie zorientowaną na dostosowanie do ludzi wytworów cywilizacji, przedmiotów i systemów funkcjonalnych.
Dająca się zauważyć niechęć lekarzy do ergonomii może po części wynikać z jej nieznajomości, z obawy przed koniecznością „technicznego” myślenia jak również z przekonania o czysto teoretycznym znaczeniu zasad ergonomii, z którymi zresztą nie wszyscy, zaznajamiają się w procesie kształcenia. Zwykle podczas tego procesu w niewystarczający sposób wykazywane są potencjalne korzyści dla medycyny wynikające z uwzględnienia roli „czynnika ludzkiego” w powstawaniu sytuacji prowadzących do błędów i zdarzeń niepożądanych.
Zagadnienie znaczenia ergonomii dla uniknięcia błędów medycznych wykładane było do niedawna w ramach kursu medycyny pracy dla studentów Wydziału Lekarskiego Collegium Medicum Uniwersytetu Jagiellońskiego. Aktualnie na decyzję oczekuje zgłoszony przez autora projekt kursu „Ergonomia w medycynie” dla studentów kierunku ochrona zdrowia CM UJ, kierunku kształcącego przyszłych menedżerów służby zdrowia.
6. Ergonomiczna niedoskonałość jako źródło błędu
Praktycznie wszystkie klasyczne czynniki znane nauce i praktyce ergonomii mogą mieć istotne znaczenie z punktu widzenia możliwości spowodowania błędu medycznego. Standardy wypracowane w ramach „Knobs and dials ergonomics” (ergonomii przycisków i tarcz wskaźnikowych) są nadal w pełni aktualne a zależne od ich stosowania błędy w odbiorze informacji o stanie pacjenta, regulacji pompy infuzyjnej czy respiratora mogą decydować o niepowodzeniu akcji prowadzonej przez fachowy i zaangażowany zespół. Nie uwzględnienie zasad komunikacji wizualnej w procesie produkcji leków i ich opakowań prowadzić może do pomyłki farmaceuty wydającego leki, pielęgniarki lub lekarza przygotowujących lub podających lek pacjentowi. Nie dostosowanie rozmiarów przestrzeni pracy może powodować brak dostępu do pacjenta czy urządzeń. Znaczenie właściwej organizacji pracy, niezawodności systemu przekazywania informacji i zleceń nie wymagają uzasadnienia. Normalizacja w zakresie urządzeń i sprzętu a także nazewnictwa, uwzględnienie różnic kulturowych i zależnych od wieku pracowników i pacjentów to kolejne problemy mogące wpływać na powodzenie działania medycznego. Niezwykle ważną jest sprawa nazewnictwa leków (np. Codipar sugeruje zawartość kodeiny, a zawiera wyłącznie paracetamol; po znanej powszechnie sprawie Corhydronu nazwa ta powinna na zawsze zniknąć z lekospisu ze względu na potencjalną możliwość użycia „starego” Corhydronu).
Skomputeryzowane urządzenia diagnostyczne, monitorujące i terapeutyczne pozwalają na wykonywanie działań do niedawna niemożliwych. Z drugiej strony dzieje się to kosztem wysokiego stopnia skomplikowania programów i trudności ich obsługi szczególnie w warunkach presji czasowej i stresu. W sytuacji ciągłej ewolucji programów komputerowych i zaopatrywania się w programy u różnych producentów grozi to całkowitą niemożliwością wykorzystania „doskonałego technicznie” sprzętu w warunkach stresu szczególnie przez personel, który nie przeszedł specjalnego szkolenia na danym sprzęcie (problem dobrze znany z lotnictwa).
W znajdującej się poniżej tabeli pomieszczono szereg przykładów problemów natury ergonomicznej dotyczących systemu ochrony zdrowia. Nie należy go traktować jako wykazu wyczerpującego, lecz jako zachętę do poszukiwania np. metodą interdyscyplinarnej burzy mózgów możliwie wszystkich okazji do zaistnienia błędów w systemie ochrony zdrowia.
Tab. 1. Wybrane przykłady niezgodności ze standardami ergonomicznymi oraz ich możliwe konsekwencje
|
Problem ergonomiczny |
Możliwe konsekwencje |
|
Niezgodność kierunku obrotu gałki sterowniczej ze stereotypem ruchowym
Kable EKG czterech odprowadzeń przedsercowych nie różnią się kolorem od odprowadzeń kończynowych i często nie są odpowiednio wyraźnie oznakowane
Dwa przyciski na tablicy sterującej są umieszczone zbyt blisko
Tabletki w blistrach opisane są na stronie ulegającej uszkodzeniu podczas wydobywania tabletek
Tabletki w blistrach z reguły mają na spodniej (informacyjnej) stronie srebrną, błyszcząca folię utrudniającą odczytanie informacji szczególnie przy zastosowaniu mało kontrastowej farby
|
Uzyskanie efektu przeciwnego do zamierzonego
Możliwość omyłkowego podłączenia kabli i uzyskania nieprawidłowego zapisu z przyczyn technicznych
Możliwość przyciśnięcia nieodpowiedniego przycisku lub obu na raz
Niemożliwość identyfikacji leku lub dawki
Możliwość pomyłki, utrudnienie pracy osoby rozdzielającej leki dla pacjentów; utrudnienie dla pacjenta zażywającego leki w domu
|
|
Tabletki powlekane i drażetki nie zawsze mają informację o możliwości podziału na części
Ręczne zapisywanie recept (niewyraźne pismo, skróty, pominięcie istotnej informacji)
Ręczne zapisywanie zleceń lekarskich
Zbyt podobne lub podobnie brzmiące nazwy leków
Problem identyfikacji tabletek po wydobyciu z opakowania występujący głównie po przerwaniu, z różnych przyczyn, procesu przygotowywania leków
Problem popularnych leków wydawanych bez recept różniących się nazwami a zawierających te same składniki (np. Paracetamol)
Dominacja nazwy firmy kosztem mniejszej czytelności nazwy substancji czynnej i dawki (dotyczy to opakowań tabletek, płynów infuzyjnych, flakonów, ampułek itd.)
Stosowanie różnych jednostek
Brak identyfikacji pacjenta przy przyjęciu
Brak oznakowania strony zabiegu
Posiadanie aparatury wytworzonej przez różnych producentów
Brak normalizacji nazw sprzętu, urządzeń, pomieszczeń, procedur
Niestosowanie międzynarodowej nomenklatury medycznej dotyczącej diagnozy, wyników, terapii, zaleceń
|
Nieprawidłowe działanie leku
Możliwość omyłkowego wydania innego leku przez farmaceutę lub odmowa wydania leku
Możliwość niezrozumienia zlecenia przekazanego głosem, możliwość niewyraźnego/błędnego zapisania w arkuszu zleceń, możliwość nieprawidłowego odczytania przez osobę realizującą zalecenie (nazwy, dawki i In.)
Możliwość pomyłki lekarza, farmaceuty przy wydawaniu leku lub notowaniu zleceń lekarskich
Możliwość podania podwójnej dawki lub pominięcia leku o podobnym wyglądzie
Możliwość kumulacji dawki tego samego składnika
Możliwość pomyłki na każdym etapie działania opieki zdrowotnej
Możliwość pomyłek przy przeliczeniach oraz przyjmowaniu zleceń
Wszelkie konsekwencje braku identyfikacji. Możliwość stosowania opasek z kodem paskowym) na nadgarstek
Możliwość zabiegu po niewłaściwej stronie
Utrudniona lub niemożliwa współpraca urządzeń różnych pod względem hardware’u i software’u
Błędy wynikające z braku porozumienia
Brak/utrudnienie możliwości porozumienia ze służbą zdrowia pacjenta mieszkającego w innym kraju |
|
Brak normalizacji w zakresie sprzętu ratowniczego i transportowego
Stosowanie materiałów poślizgowych w obiektach służby zdrowia, na drogach dojścia, podjazdach, schodach
Problem palenia tytoniu. W jednostkach służby zdrowia obowiązuje zakaz palenia ogólnie nie przestrzegany. Pacjenci palą w toaletach otwierając okna nawet w zimie.
Duża odległość między izbą przyjęć a oddziałem intensywnej terapii
Brak możliwości ewakuacji grawitacyjnej pacjentów leżących
Urządzenia trudne w obsłudze wymagające ścisłego przestrzegania skomplikowanych instrukcji
Sprzęt i urządzenia, gdzie źródłem informacji są bardzo podobnie wyglądające, liczne wskaźniki, a czynności są wykonywane przy pomocy przycisków, lewarków, joysticków nie różniących się od siebie
Klamki do pomieszczeń nie umożliwiające otwarcia przy pomocy łokcia
Praca zmianowa, nocna, w nadgodzinach
Niedostosowanie obsady lekarsko-pielęgniarskiej do liczby pacjentów, ciężkości ich stanu, obciążenia czynnościami diagnostyczno-terapeutycznymi |
Utrudniona współpraca zespołów. Konieczność przekładania pacjenta z noszy na nosze
Możliwość upadku pacjentów i personelu
Możliwość wystąpienia komplikacji w wyniku przeziębienia w toalecie
Możliwość wystąpienia nagłego pogorszenia w sytuacji braku możliwości (fachowych, technicznych) udzielenia adekwatnej pomocy
Konieczność znoszenia pacjentów schodami w improwizowany sposób z powodu nieczynnych wind
Są one często źródłem błędów popełnianych przez personel, szczególnie pod wpływem zmęczenia i w stresie oraz przez pacjentów (np. glukometry wymagające wykonania szeregu czynności dla uzyskania wyniku)
Możliwość istotnej pomyłki o poważnych konsekwencjach
Trudności z otwarciem bez użycia dłoni, a w przypadku klamek kulistych wilgotną ręką
Możliwość przewlekłego zmęczenia z konsekwencjami zdrowotnymi dla wykonawcy oraz zwiększeniem ryzyka błędu
Pośpiech, stres, zmęczenie i ich negatywne konsekwencje dla jakości opieki |
W oczywisty sposób korzyści ze współpracy z zespołami ergonomicznymi należy spodziewać się w dziedzinach zabiegowych i medycynie intensywnej, w których decyzje są zwykle nieodwołalne i trzeba je podejmować szybko. Są to wreszcie dziedziny, w których decyzje są podejmowane w dużej mierze na podstawie wskazań aparatury, co pozwala na porównanie lekarza medycyny intensywnej do pilota statku powietrznego. Stopień skomplikowania współczesnej aparatury monitorującej stawia wyjątkowo wysokie wymagania przed projektantem tych układów odnośnie czytelności informacji wyświetlanych zwykle na monitorach ekranowych, ich doboru i łatwości posługiwania się programem w warunkach presji czasowej i praktycznie nieustannego stresu. Dziwić może natomiast duża skala problemu błędu medycznego w jednostkach opieki podstawowej i podczas realizacji zaleceń leczniczych przez pacjentów w domu. Jak piszą O’Connor i in. (2006 ) medyczne błędy u dorosłych pacjentów z cukrzycą są raczej „normą” niż wyjątkiem.
Inną niewątpliwie korzystną propozycją dla medycyny ze strony ergonomii jest zastosowania list kontrolnych ergonomicznej analizy systemowej (check lists). Listy takie, które pierwotnie pojawiły się w lotnictwie dramatycznie zwiększając bezpieczeństwo, weszły do rutynowego wykorzystania w przemyśle redukując liczbę zdarzeń niepożądanych, przyczyniając się do podniesienia jakości produkcji i komfortu pracownika. Wydaje się, że zastosowanie odpowiednio sprofilowanych list kontrolnych winno ułatwić zarządzanie oddziałem szpitalnym odnośnie ogólnego wyposażenia, potrzeb w zakresie aparatury i personelu, przygotowania do dyżuru, poszukiwania słabych punktów systemu. Zastosowanie list kontrolnych jest niezbędne w ramach przygotowania do zabiegu tak pacjenta, jak i zespołu oraz m.in. pozwala uniknąć bulwersujących opinię publiczną przypadków pozostawienia ciała obcego w polu operacyjnym.
Normalizacja to warunek współpracy urządzeń i wyposażenia, warunek porozumienia między profesjonalistami z różnych części świata. Autor pamięta liczne chwile stresu z lat 80. ubiegłego wieku, gdy w użyciu były równocześnie igły i zestawy do przetoczeń Record i Luer. Ten prosty przykład niekompatybilności sprzętu prowadził do stresu personelu i zagrożenia dla pacjenta. Problem normalizacji nadal istnieje. Postęp w zakresie technologii medycznych nieodwołalnie prowadzi i będzie prowadził do problemów wynikających ze zróżnicowania hardware i software. Ważne jest aby być tych problemów świadomym przy kompletowaniu sprzętu i aktywnie przeciwdziałać sytuacjom niepożądanym.
Dążenia do ergonomicznej doskonałości systemu opieki zdrowotnej nie jest niestety łatwa i przebiega wolniej niż można by się tego spodziewać. Krytycy ergonomicznego testowania użyteczności sprzętu medycznego podnoszą duży koszt tego typu działań wynikający z konieczności angażowania wielu specjalistów, pracochłonności i czasochłonności badań. Trzeba jednak mieć na uwadze, że koszt źle zaprojektowanego sprzętu medycznego ponosi pacjent (Rice 2006).
7. Zgłaszalność błędów medycznych
Do spostrzeżenia błędu może dojść w różnych fazach działania: przed podjęciem akcji, w trakcie, po zakończeniu. Wszystkie powyższe sytuacje dają często szansę przeciwdziałania (oczywiście w różnym stopniu) wystąpieniu zdarzenia niepożądanego. Warunkiem jednak jest stwierdzenie wystąpienia błędu i podjęcie stosownych działań. Działania takie wymagają zwykle udziału innych osób, a więc poinformowania ich o zdarzeniu, co zwykle jest jednoznaczne z przyznaniem się do błędu. Jest to zasadniczy problem trudny do rozwiązania. Chęć uniknięcia surowych konsekwencji prowadzić może do zatajenia faktu popełnienia błędu, co czasem może się wiązać z dodatkowym działaniem o charakterze kryminalnym. Jest to jeden z czynników spowalniających działania zmierzające do ograniczenia liczby błędów medycznych, co wyraźnie widać 5 lat po ogłoszeniu raportu IOM (1999). Dlatego wielu reformatorów opieki zdrowotnej postuluje wprowadzenie kultury rozwiązywania problemów w miejsce kultury oskarżeń prawniczych (Tancredi 2005). Tym bardziej jest to postulat słuszny, że stosownie do wyników badań stosunku lekarzy do problemu zgłaszania błędów medycznych (Kaldjian i in. 2008) jest ogólnie zdecydowanie pozytywny. Zbieranie danych dotyczących błędów medycznych ma ich zdaniem zasadnicze znaczenie dla poprawy bezpieczeństwa pacjentów. 84% lekarzy uczestniczących w badaniach uważało, że zgłaszanie błędów poprawia jakość opieki. 73% wyrażało gotowość do zgłaszania tzw. „mniejszych błędów” a 92% do zgłaszania „większych błędów”. Jednak jedynie 17.8% przyznało się do błędu mniejszego (przedłużenie hospitalizacji lub dyskomfort pacjenta) i jedynie 3.8% zgłosiło błąd większy ze skutkiem w postaci inwalidztwa lub zgonu.
Trudnym do rozwiązania jest problem błędów medycznych występujących poza jednostkami opieki zdrowotnej. Nie dostrzeżona pomyłka lekarza przepisującego receptę, farmaceuty wydającego lek, nieregularność zażywania leków, często zdarzające się zażywanie podwójnych dawek lub zapominanie o zażyciu leków mogą wywołać niepożądane skutki. Różne formy tzw. „pudełeczek kalendarzowych” nie osiągnęły poziomu (dla otwarcia bez wysypania zawartości czesto jest konieczna zręczność i siła) gwarantującego uniknięcie powyższych problemów mogących decydować o powodzeniu terapii lub nawet życiu pacjenta. Odsetek przyjęć szpitalnych spowodowanych problemami związanymi z zażywaniem leków ocenia się w USA na 10% (Bates 1995, cyt za QuIC 2000).
Tymczasem skorzystanie z opisanych w poprzednim rozdziale możliwości ergonomii jest zależne od jasnego zdefiniowania sytuacji wymagających ergonomicznej korekty. Stąd pojawiające się w świecie próby wypracowania takiego systemu zgłaszania błędów medycznych, które nie wywoływałyby strachu przed karą, a motywowałyby do zgłaszania błędów zaistniałych jak i sytuacji potencjalnie zagrażających ich wystąpieniem. Takie systemy zgłaszania błędów oparte na anonimowości i poufności zdały egzamin w lotnictwie amerykańskim i w NASA.
W zakresie zgłaszalności i możliwości skutecznej korekty błędu bardzo ważnym zagadnieniem jest atmosfera, stosunki międzyludzkie w zespole. W tym względzie charakterystyczna jest wypowiedź jednej z pielęgniarek uczestniczących w międzynarodowym programie badania jednostek intensywnej terapii EURICUS: „My pracujemy razem, ale nie stanowimy zespołu” (Reis Miranda et al. 1998).
8. Błąd medyczny a jakość opieki
Całkowita eliminacja błędów w systemie ochrony zdrowia jest zdaniem licznych fachowców niemożliwa. Szczególnie trudna jest minimalizacja liczby błędów ukrytych, stwarzających potencjalne zagrożenie nieuświadamiane do momentu zaistnienia zdarzenia niepożądanego. Dążenie do podwyższania jakości usług medycznych winno uwzględniać aktywne poszukiwanie i eliminowanie wszystkich takich sytuacji. Bezpieczeństwo pacjenta (wielkość ryzyka błędów, pomyłek i powikłań mogących mieć negatywne skutki dla pacjenta) Niżankowski (2003) wymienia wśród pięciu najważniejszych aspektów jakości świadczeń medycznych, do których ponadto należą: dostępność efektywność, wydajność i akceptowalność. Obserwowany ostatnio duży nacisk na satysfakcję pacjenta nie powinien przesłaniać dążenia do zapewnienia pacjentowi podstawowego bezpieczeństwa. Dla realizacji obu tych celów, jak i pozostałych aspektów jakości, uwzględnienie czynników ergonomicznych ma istotne znaczenie. Estetyczny, „nowoczesny” obiekt, z miłą i fachową pod względem medycznym obsługą, może mieć lśniące ale śliskie posadzki lub schody zagrażające upadkiem i zniweczeniem efektów prawidłowego pod względem medycznym leczenia. Tymczasem na wybór jednostki leczniczej przez pacjenta czy jego rodzinę wpływają często przesłanki o drugorzędnym znaczeniu dla bezpieczeństwa opieki i leczenia (Labon 1999).
Dążenie do jakości w służbie zdrowia jest realizowane, również w naszym kraju, poprzez aplikację metod zapewnienia jakości, które zdały egzamin w innych dziedzinach. Do metod tych należą: certyfikacja zgodności z normami jakościowymi ISO, system akredytacji, TQM – Total Quality Management (Broniewska 2003). Wdrażanie tych metod należy uważać za jednoznacznie pozytywne. Trudno natomiast ocenić stopień uwzględnienia zasad ergonomii w praktyce tych działań. Doświadczenie autora w tym zakresie nie pozwala na daleko posunięty optymizm, ze względu na ogólny brak zainteresowania profesjonalistów medycznych zagadnieniami profilaktyki technicznej. Zlikwidowanie w ostatnich latach zajęć z medycyny pracy i ergonomii dla studentów Wydziału Lekarskiego Collegium Medicum Uniwersytetu Jagiellońskiego należy uznać za krok wstecz z punktu widzenia zapewnienia jakości świadczonych usług szczególnie w zakresie eliminacji błędów medycznych warunkowanych czynnikami ergonomicznymi. Tym bardziej, że fachowcy z zakresy poprawy jakości postulują celowość wprowadzenie do programów studiów medycznych nauki o powstawaniu błędów i praktycznych aspektach bezpieczeństwa, rozwijania umiejętności poszukiwania przyczyn błędów, pracy w zespole i efektywnej komunikacji (Leape LL, Berwick DM 2005).
Dynamicznie rozwija się działalność Centrum Monitorowania Jakości w Ochronie Zdrowia. Opracowano zestawy standardów akredytacyjnych dla podstawowej opieki zdrowotnej, szpitali/lecznictwa zamkniętego, uzupełnienia standardów dla lecznictwa psychiatrycznego. Przegląd standardów (CMJ 2008) pozwala na przypuszczenie, że zagadnienia ergonomii wchodzą w cześć wymagań w nich zawartych, a wizytatorzy CMJ są wyczuleni na te problemy.
Tabela 2 zawiera standardy, które zdaniem autora, winny być oceniane przez osobę wizytującą posiadającą pełną znajomość zasad ergonomii ogólnej (tzn. nie tylko tej związanej ze specyfiką opieki zdrowotnej).
Tab. 2. Standardy akredytacyjne CMJ mogące mieć istotny związek z ergonomią
|
Standardy akredytacyjne – szpitale/lecznictwo zamknięte
ZI – zarządzanie informacją (w całości)
OP.5.1. W miejscach świadczenia opieki istnieje możliwość łatwego dostępu do wyposażenia używanego w stanach zagrożenia życia.
AN 3. W razie wystąpienia nieprzewidzianych wydarzeń, które stanowiły zagrożenie życia pacjenta, spowodowały zgon lub przedłużony pobyt w szpitalu, sporządzony zostaje osobny raport, a przypadek poddany jest gruntownej analizie.
AN 10. Sprzęt używany do znieczulenia jest systematycznie sprawdzany i posiada aktualne świadectwo sprawności.
LI 2. Istnieją procedury zabezpieczania leków przechowywanych w aptece i na oddziałach.
LI 6. Dyrekcja szpitala w porozumieniu z personelem lekarskim określiła, które leki, sprzęt i materiały muszą być dostępne w nagłych wypadkach. LI 10. Każdy pojemnik płynu infuzyjnego, do którego dodano lek jest właściwie i czytelnie oznakowany.
LI 11. Każda strzykawka z lekiem jest oznakowana, z podaniem nazwy leku i jego stężenia.
CO 2. Istnieją procedury przenoszenia pacjentów wewnątrz i na zewnątrz szpitala.
CO 4. Przekazywany między szpitalami pacjent ma zapewnioną ciągłość opieki.
CO 5. Pacjent i jego rodzina uzyskują wiedzę niezbędną do zrozumienia dalszego przebiegu leczenia i przystosowania do czynności ułatwiających mu życie rodzinne.
PJ – poprawa jakości (w całości)
IP – izba przyjęć (w całości)
LA 2. Laboratorium wyznaczyło limity błędów
LA 6. Szpital opracował i wdrożył procedurę monitorowania błędów przedlaboratoryjnych.
Standardy akredytacyjne – Uzupełnienie standardów dla lecznictwa psychiatrycznego
OP 3. Szpital opracował funkcjonalną procedurę pozwalającą na zapewnienie bezpieczeństwa w sytuacjach zagrożenia, pacjentom i personelowi.
OP 4. W szpitalu funkcjonuje procedura pozwalająca na łatwe identyfikowanie chorych.
ŚO 1. Wszystkie urządzenia medyczne mają instrukcję obsługi, która jest ogólnie dostępna.
Standardy akredytacyjne – Obowiązujące standardy dla podstawowej opieki zdrowotnej
Standardy akredytacyjne są pod względem celów do osiągnięcia są zbliżone do celów dla lecznictwa zamkniętego. Istotne różnice dotyczą:
BO – bezpieczeństwo opieki (w całości)
WO- wszechstronność opieki (w całości)
DM – dokumentacja medyczna (p. uwagi poniżej)
|
Uwagi do standardów zawartych w tabeli:
ad ZI – Z racji specyfiki podejścia ergonomicznego do problemów stanowiska pracy, skuteczności i niezawodności działania wszystkie aspekty związane z obiegiem informacji w systemie (przekaz, odbiór, zapis) leżą w centrum zainteresowania ergonomii od samego początku jej rozwoju. Komputeryzacja zleceń lekarskich wydaje się korzystnie wpływać na ograniczenie błędów związanych ze zleceniami lekarskimi i pozwala na identyfikację zleceń szczególnie podatnych na wystąpienie pomyłki (Koppel i in. 2008; QuIC 2000).
ad AN 3 i AN 10 – Anestezjologia i intensywna terapia są dziedzinami porównywanymi pod względem wymagań odnośnie odbioru informacji (bezpośrednich i pośrednich), podejmowania decyzji i wykonywania czynności do sytuacji pilota statku powietrznego. Informacja musi być odebrana bezbłędnie i szybko, a działanie musi być adekwatne do jej treści – czasu na zastanowienie na ogół nie ma. W tej sytuacji sprzęt musi być nie tylko sprawny technicznie, ale przede wszystkim musi zapewniać łatwy i bezbłędny odczyt a czynności winny być wykonywane za pomocą urządzeń sterowniczych dostosowanych do naturalnych stereotypów działania człowieka, i których nie można pomylić.
Analizie i szczegółowej dyskusji winny być poddawane nie tylko przypadki zgonów, ale również wszelkie zauważone, nawet nie zrealizowane przesłanki do zdarzeń niekorzystnych w celu nie dopuszczenia do ich zaistnienia w przyszłości.
Ad LI 2 i LI 6 – Problem leków, zdaniem autora, winien być nieco szerzej potraktowany. Wszyscy profesjonaliści służby zdrowia powinni zwracać uwagę na zaistniałe i potencjalne pomyłki w przepisywaniu, rozdawaniu, dawkowaniu leków wynikające z podobieństwa nazw, opakowań oraz błędom przekazu ustnego i pisemnego. Bardzo obiecujące w tym zakresie są działania Unii Europejskiej w zakresie doskonalenia systemu nadzoru nad bezpieczeństwem farmakoterapii (Trojan, Maciejczyk 2008) .
LI 10 i LI 11- Z doświadczeń autora wynika, że ten standard jest zwykle przestrzegany. Nie można jednak do końca wykluczyć błędów warunkowanych podobieństwem nazw, opakowań, nieczytelnością istotnych napisów (np. zbyt małe litery) pospiechem i czynnikami zakłócającymi tok pracy (istotnymi i nieistotnymi).
CO 2 i 4 - Proces wewnętrznego i zewnętrznego przekazywania pacjenta zawiera w sobie szereg ogniw słabych, jak np.: długie korytarze, windy oraz w większości przypadków transportu tzw. pacjenta stabilnego brak asysty mogącej wykonać zabiegi reanimacyjne oraz brak stosownego sprzętu.
CO 5 – Problem kontynuacji leczenia poza szpitalem jest szczególnie istotny. Pacjent opuszczający podsystem szpitala nadal pozostaje w ramach systemu opieki zdrowotnej. Jest jednak pozbawiony nadzoru diagnostyczno-leczniczego i praktycznie jest zdany na własne (ewentualnie innych osób, rodziny) rozumienie zasad kontynuacji leczenia i rehabilitacji. W fazie pozaszpitalnej pacjent jest narażony na szereg istotnych błędów wynikających z nieuwzględniania zasad ergonomicznych tej fazy leczenia, co szczególnie dotyczy błędów w zażywaniu leków, skomplikowanej obsługi prostych urządzeń monitorujących ciśnienie krwi czy poziom cukru lub dawkujących insulinę i innych.
PI – Zagadnienie poprawy jakości wymaga identyfikacji problemów, opracowania działań mających na celu poprawę sytuacji i weryfikacji ich skuteczności. Metodologia ergonomii z zastosowaniem odpowiednich list kontrolnych analizy systemowej (check lists) jest w tym przypadku optymalnym rozwiązaniem.
W chwili obecnej akredytację posiada ponad 70 szpitali w Polsce (CMJ 2008). Kontynuowanie działań akredytacyjnych i ich rozszerzenie na cały system opieki zdrowotnej stwarza nadzieję na upowszechnienie zasad ergonomii dla prewencji błędów medycznych. Licząc na przyszłą współpracę Komitetu Ergonomii z Centrum Monitorowania Jakości w Ochronie Zdrowia autor zamierza zaproponować rozszerzenie standardów akredytacyjnych o dział BM – błędy medyczne – opracowanie systemu zgłaszania zdarzeń niepożądanych oraz błędów popełnionych lub ich potencjalnych źródeł – eliminacja słabych ogniw systemu.
Kolejna propozycja dotyczy włączenia w szerszym zakresie zagadnień ergonomicznych do działań akredytacyjnych poprzez rozszerzenie w tym zakresie kompetencji wizytatorów oraz ewentualne wprowadzenie do standardów akredytacyjnych ergonomicznej oceny budynków, pomieszczeń, sprzętów, aparatury i procedur.
Ceowym wydaje się uzupełnienie działu ŚO (zarządzanie środowiskiem opieki) o punkt ŚO 10 – Szpital dąży do unifikacji sprzętu ze szczególnym uwzględnieniem urządzeń podtrzymujących czynności życiowe i monitorujących.
9. Wnioski
a) Źródła błędów medycznych tkwią w całym systemie opieki zdrowotnej oraz dziedzinach współpracujących (np. przemysł farmaceutyczny, wytwórcy aparatury i sprzętu medycznego, służby ratownicze) i powiązaniach funkcjonalnych pomiędzy nimi. Często wynikają z nieznajomości zasad ergonomii.
b) Postępy technologii medycznych wyprzedzają znacznie możliwości zapewnienia podstawowego bezpieczeństwa pacjenta poprzez zwiększenie możliwości istnienia błędów ukrytych.
c) Działania w kierunku podniesienia jakości świadczeń zdrowotnych winny w większym stopniu uwzględniać dążenie do eliminacji błędów medycznych uwarunkowanych niedoskonałością ergonomiczną systemu.
d) Dla realizacji wniosku poprzedniego konieczne jest stworzenie skutecznego systemu zgłaszania (anonimowego, poufnego) błędów zaistniałych i potencjalnych oraz szersze wykorzystanie metod i zasad ergonomii.
e) Konieczne jest upowszechnianie podstawowej wiedzy z zakresu ergonomii wśród personelu medycznego, z szerszym programem dla menedżerów służby zdrowia oraz nasycenie placówek służby zdrowia osobami posiadającymi praktyczną wiedze w zakresie ergonomii.
f) Dla rozwiązywania nowych i skomplikowanych problemów winno się stworzyć wielodyscyplinarny zespół doświadczonych fachowców z dziedziny ergonomii.
10. Implikacje dla działań przyszłych
Stworzenie systemu zgłaszania i analiz błędów medycznych (popełnionych i potencjalnych) ukierunkowanego na opracowanie skutecznych środków zaradczych z uwzględnieniem zasad ergonomii we współpracy z odpowiednimi agendami Unii Europejskiej i innych zaawansowanym pod tym względem krajów.
Kształcenie świadomości dążenia do jakości pracy personelu medycznego z uwzględnieniem zasad kultury bezpieczeństwa i ergonomii.
Zastosowanie, adaptacja metod i technik ergonomicznych do specyficznych warunków systemu ochrony zdrowia z wykorzystaniem dorobku innych krajów.
Stymulowanie prac nad stworzeniem ergonomicznych list kontrolnych analizy systemowej ukierunkowanych na zagadnienia systemu opieki zdrowotnej.
Stworzenie przy udziałe Komitetu Ergonomii przy Prezydium PAN interdyscyplinarnego forum porozumienia twórców i projektantów systemów strukturalnych i funkcjonalnych w zakresie opieki medycznej, narzędzi, opakowań itd. ze specjalistami z zakresu ergonomii i przedstawicielami służby zdrowia.
Aktywne poszukiwanie nowych problemów i zagrożeń związanych z ergonomicznymi uwarunkowaniami błędów medycznych.
Kształcenie projektantów, organizatorów służby zdrowia w zakresie ergonomii.
Większe wykorzystanie potencjału naukowego wyższych uczelni i instytutów naukowo-badawczych w zakresie ergonomii i dziedzin ją zasilających (psychologia, inżynieria bezpieczeństwa, organizacja pracy, projektowanie form przemysłowych i in.)
Wprowadzenie do programów nauczania uczelni medycznych zagadnień ergonomii w medycynie ze szczególnym uwzględnieniem roli ergonomii w zapobieganiu błędom medycznym i podnoszeniu bezpieczeństwa pacjentów.
Wprowadzenie we współpracy z Centrum Monitorowania Jakości w Ochronie Zdrowia zasad ergonomii do standardów akredytacyjnych systemu służby zdrowia.
Zorganizowanie w październiku 2009 sympozjum naukowego Komitetu Ergonomii przy Prezydium PAN „Ergonomiczne uwarunkowania błędów medycznych”.
11. Bibliografia
Arnstein F, 1997, Catalogue of human error. Br J Anaesth, 79, 645-656
Aspden P, Wolcott JA, Bootmann JL,Cronenwett LR (eds.), 2007, Preventing Medication Errors. Committee on Identifying and Preventing Medication Errors, Institute of Medicine of the National Academies. The National Academies Press, Washington DC
Berman A, 2004, Reducing Medication Errors Through Naming, Labeling, and Packaging. J Med Sys, 28, 1, 9-29
Bridger RS, 2003, Introduction to ergonomics. Taylor & Francis, London
Broniewska G, 2003, Systemy zarządzania jakością w opiece zdrowotnej. Zdrowie i Zarzadzanie, V, 6, 39-48
CMJ (Centrum Monitorowania Jakości w Ochronie Zdrowia), 2008, Standardy akredytacyjne
O’Connor PJ, Sperl-Hillen JM, Johnson PE, Rush WA, 2006, Identification, Classification, and Frequency of Medical Errors in Outpatient Diabetes Care. Advances in Patient Safety: From Research to Implementation, Vol. 1, 369-380
Dovey SM, Meyers DS, Phillips RL Jr, Green LA, Fryer GE, Galliher JM, Kappus J, Grob P,2002, A preliminary taxonomy of medical errors in family practice. Qual Saf Health Care. 2002, 11,3,233-8
Elder NC, and Dovey SM, 2002, Classification of medical errors and preventable adverses events in primary care: A synthesis of the literature. J Fam Pract 51, 11,927-932
Estryn-Behar M, 1996, Ergonomie Hospitaliere. Theorie et pratique. ESTEM Editions Scientifiques, Techniques et Medicales, Paris
Estryn-Behar M, 2008, Sante et satisfaction des soignants au travail en France et en Europe. Press de l’Ecole des Hautes Etudes en Sante Publique, Rennes
Filar M, 2000, Lekarskie prawo karne. Kantor Wydawniczy ZAKAMYCZE
Helander M, 2006, A Guide to Human Factors and Ergonomics. Taylor & Francis, London
HealthGrade, 2004, In Hospital Death from Medical Errors at 195,000 per Year USA. Medical News Today, 09 Aug. 2004. http://www.medicalnewstoday.com/articles/11856.php
Kabsch A, Marek T, Pokorski J (reds.), 2003, The ergonomics of rehabilitation equipment and objects of everyday use for disabled people. Polish Academy of Sciences. Committee on Ergonomics, Kraków
Kaldjian LC, Jones EW, Wu BJ, Forman-Hoffman VL, Levi BH, Rosenthal GE, 2008, Reporting Medical Errors to Improve Patient Safety. A Survey of Physicians In Teaching Hospitals. Arch Intern Med, 168, 1, 40-46
Kaluzny AD, Savitz L, 1999, Stosowanie pomiarów służących poprawie procesu decyzyjnego. Jak umożliwić wdrozenie innowacji? Zdrowie i Zarzadzanie, I, 3, 24-26
Karwowski W (ed.), 2006, International Encyclopedia of Ergonomics and Human
Factors. Taylor & Francis, London
Kenagy JW, Stein GC, 2001, Naming, labeling, and packaging of pharmaceuticals.
Am J Health Syst Pharm. 58, 21, 2033-2041
Kogan MJ, 2000, Human factors viewed as key to reducing medical errors. Monitor on Psychology 31, 11
Kohn LT, Corrigan JM, and Donaldson MS (eds.), 2000, To Err Is Human: Building a
Safer health system. Institute of Medicine. National Academies Press, Washington
DCKomatsubara A, 2007, Ergonomic Study of Medicament Packages for the Improvement of Safety in Use. [in:] Jacko J (ed.) Human-Computer Interaction. Part IV.Springer-Verlag, Berlin, 484-488
Koppel R, Leonard CE, Localio AR, Cohen A, Auten R and Strom BL, 2008, Identifying and Qualifying Medication Errors: Evaluation of Rapidly Discontinued Medicatio Order Submitted to a Computerized Physician Order Entry System. J Am Med Inform Assoc, 15, 461-465
Kutryba B, Kutaj-Wąsikowska H, 2003, Programy bezpieczeństwa pacjenta. Zdrowie i Zarządzanie, V, 6, 18-23
Labon M, 1999, Informacja o jakości pracy szpitali – ocena jej przydatności dla lekarza podstawowej opieki zdrowotnej (P.O.Z.) w warunkach konkurencji rynkowej. Zdrowie i Zarządzanie, I, 3, 41-47
Lawthers AG, 1999, Pomiar jakości a menedżer ochrony zdrowia. Zdrowie i Zarządzanie, I, 3, 17-23
Leape LL, Berwick MD, 2005, To Err Is Human 5 Years Later – Reply. JAMA, 294, 14, 1758
Lecewicz-Bartoszewska J, Piątkowski P, 2003, Evaluation of ergonomic-functional values of selected packaging for medicines. [in:] Kabsch A, Marek T, Pokorski J (reds.), 2003, The ergonomics of rehabilitation equipment and objects of everyday use for disabled people. Polish Academy of Sciences. Committee on Ergonomics, Kraków, 59-76
Marek Z, 1999, Błąd medyczny. Krakowskie Wydawnictwo Medyczne
Meadows M, 2003, Strategies to Reduce Medication Errors. FDA Consumer magazine. U.S. Dept. Of Health and Human Services, May-June 2003
Molęda S, 2008, Prawo dla lekarzy i zakładów opieki zdrowotnej. Medicine Today Poland, Warszawa
Niżankowski R, 2003, Jakość świadczeń zdrowotnych i jej ocena. Zdrowie i Zarządzanie, V, 6, 7-17
Null G, Dean C, Feldman M, Rasio D, and Smith D, 2004, Death by Medicine. LE Magazine March 2004
Pheasant ST, 1991, Ergonomics, Work and Health. Macmillan Press, London
Quality Interagency Coordination Task Force (QuIC), 2000, Dooing What Counts for Patient Safety: Federal Actions to Reduce Medical Errors and Their Impact. Report of the QuIC to the President, February 2000
Rubin G, George A, Chinn DJ, Richardson C, 2003, Errors in general practice:development of an error classification and pilot study of a method for detecting errors. Qual Saf Health Care, 12, 443-447
Reis Miranda D, Schaufeli WB, Fidler V (eds.), 1998, Organisation and Management of Intensive Care. Springer, Heidelberg
Rice VJ, 2006, Medical Equipment Usability Testing: An Introduction. [in:] Karwowski W (ed.), 2006, International Encyclopedia of Ergonomics and Human Factors. Taylor & Francis, London, 3243-3248
Schimmel EM, 1964, The hazard of hospitalization. Ann Intern Med, 60, 100-110
Schulmeister L, 2006, Look-alike, sound-alike oncology medications. Clin J Oncol Nurs. 10, 1, 35-41
Stone R, McCloy R, 2004, Ergonomics in medicine and surgery. BMJ, 328,1115-1118
Tancredi LR, 2005, The Journal of Law, Medicine & Ethics. http://www.allbusiness.com./legal/3587282-1.html
Trojan M, Maciejczyk A, 2008, Proponowane zmiany w systemie europejskim nadzoru nad bezpieczeństwem farmakoterapii – co nowego? Biuletyn Leków, 1 , 3-7
Zajdel J, 2008, Kompendium prawa medycznego. Progress, Łódź
- Szczegóły
- Autor: Redaktor Strony Komitetu
- Kategoria: Uncategorised
KOMITET ERGONOMII przy Prezydium PAN
Zakład Ergonomii i Fizjologii Wysiłku Fizycznego, Instytut Fizjoterapii
Wydział Nauk o Zdrowiu, Collegium Medicum UJ
Zakład Architektury Miejsc Pracy
Instytut Projektowania Architektonicznego, Politechnika Krakowska
Akademia Medyczna im. Piastów Śląskich we Wrocławiu
sympozjum
ERGONOMIA
A RYZYKO BŁĘDU MEDYCZNEGO
pod patronatem honorowym
Prorektora Uniwersytetu Jagiellońskiego ds. Collegium Medicum
Prof. dr hab. med. Wojciecha NOWAKA
Dziekana Wydziału Nauk o Zdrowiu, Collegium Medicum
Uniwersytetu Jagiellońskiego
Prof. dr hab. med. Jolanty JAWOREK

PROGRAM I STRESZCZENIA
Kraków, 20–21 listopada 2009
Komitet Naukowy
Prof. dr hab. med. Ryszard Andrzejak
Dr hab. med. Jan Bilski
Prof. Adam Gedliczka
Prof. dr hab. Waldemar Karwowski
Dr n. hum. Halszka Kontrymowicz-Ogińska
Dr Barbara Kutryba
Prof. dr hab. Joanna Lecewicz-Bartoszewska
Prof. dr hab. Tadeusz Marek
Prof. dr hab. med. Rafał Niżankowski
Prof. dr hab. inż. Leszek Pacholski
Dr med. Janusz Pokorski
Prof. dr hab. med. Barbara Świątek
Prof. dr hab. inż. Edwin Tytyk
Prof. dr hab. med. Jerzy Wordliczek
Prof. dr hab. inż. arch. Maciej Złowodzki
Komitet Organizacyjny
Dr med. Janusz Pokorski (przewodniczący)
Lek. med. Joanna Pokorska
Mgr Ewa Nitecka
Prof. dr hab. inż. arch. Maciej Złowodzki
Lek. med. Jacek Nitecki
Mgr Ewa Pietsch
Dr hab. med. Jolanta Antonowicz
Dr Stanisław Han
Dr n. med. Grzegorz Mańko
Inż. Jan Karus
Sekretariat sympozjum
Zakład Ergonomii CM UJ
ul. Grzegórzecka 20
31-531 Kraków
tel./faks: 012 421 93 51
tel. kom. 0513 138 927
Patronat medialny: Miesięcznik “Rynek zdrowia”
Szanowni Państwo,
Wszyscy obawiamy się błędów medycznych – tak pacjenci,
jak i profesjonaliści służby zdrowia. Na ogół w przypadku zaistnienia zdarzenia niepożądanego w systemie opieki zdrowotnej winą obarcza się ostatnie ogniwo w łańcuchu przyczynowo-skutkowym, to jest zwykle lekarzy
i pielęgniarki. Tymczasem przyczyna wyjściowa może leżeć nawet poza systemem ochrony zdrowia. Może wynikać z niedoskonałości ergonomicznej sprzętu, procedur, środków leczniczych, programów komputerowych i in. Zależy więc od zastosowania przez projektantów i wytwórców działających na rzecz systemu opieki zdrowotnej zasad dobrego projektowania elementów tego systemu. Zależy od menedżerów dokonujących wyboru i zakupów, decydentów kształtujących politykę zdrowotną i warunki organizacji pracy.
Pamiętajmy, że zdarzeniom niepożądanym związanym
z niedoskonałością ergonomiczną jakiegokolwiek ogniwa systemu opieki zdrowotnej można nawet całkowicie zapobiec. Uświadomieniu tego faktu służy obecne sympozjum, interdyscyplinarne spotkanie profesjonalistów służby zdrowia, ergonomistów, organizatorów służby zdrowia, prawników, inżynierów. Mamy okazję stworzyć platformę szerokiej dyskusji, wymiany poglądów i idei, dla naszego wspólnego dobra.
Janusz Pokorski
Ryszard Andrzejak
Maciej Złowodzki
PROGRAM SYMPOZJUM
Piątek, 20 listopada 2009
11.00-11.30 Otwarcie sympozjum
J.M. Prorektor UJ ds. Collegium Medicum, prof. dr hab. med. Wojciech NOWAK
Dziekan Wydziału Nauk o Zdrowiu CM UJ, prof. dr hab. med. Jolanta JAWOREK
J.M. Rektor Akademii Medycznej we Wrocławiu, prof. dr hab. med. Ryszard ANDRZEJAK
Przewodniczący Okręgowej Rady Lekarskiej w Krakowie, dr med. Jerzy FRIEDIGER
Naczelny Rzecznik Odpowiedzialności Zawodowej Pielęgniarek i Położnych, mgr Maria KOWALCZYK
Przewodniczący Komitetu Ergonomii przy Prezydium PAN, prof. dr hab. inż. arch. Maciej ZŁOWODZKI
Sesja 1
przewodniczący: prof. Maria Konarska, prof. Ryszard Andrzejak
11.30-11.50 Błąd medyczny uwarunkowany ergonomicznie ( 32)*
Janusz POKORSKI
11.50-12.10 Jakość opieki zdrowotnej a ryzyko błędu ergonomicznego (11)
Ryszard ANDRZEJAK, Izabela WITCZAK
12.10-12.55 Ergonomics and usability – New frontiers for clinical risk management and patient safety
Ergonomia i poziom użyteczności – Nowe problemy z pogranicza zarządzania ryzykiem
i bezpieczeństwa pacjenta (35)
Francesco RANZANI
12.55-13.15 Bezpieczeństwo pacjenta w Unii Europejskiej (21)
Barbara KUTRYBA
13.15.-13.35 Ergonomia – odpowiedzialność czy błąd lekarski (18)
Jerzy KRUPIŃSKI
13.35-13.45 Dyskusja
13.45-14.45 Obiad
Sesja 2
przewodniczący: prof. Tadeusz Marek, dr Grażyna Rogala-Pawelczyk
14.45-15.15 Bezpieczeństwo pacjenta w anestezjologii i intensywnej terapii (22)
Andrzej KÜBLER
15.15-15.30 Organizacja pracy zespołów pielęgniarskich a błąd medyczny (36)
Grażyna ROGALA-PAWELCZYK, Anna KSYKIEWICZ-DOROTA
15.30-15.55 Błąd człowieka (27)
Janusz M. MORAWSKI
15.55-16.15 Błąd człowieka - Neuronalna perspektywa przetwarzania informacji (26)
Tadeusz MAREK, Magdalena FĄFROWICZ
16.15-16.40 Makroergonomiczne przesłanki błędów w procesach leczenia
zinstytucjonalizowanego (31)
Leszek PACHOLSKI
16.40-16.55 Socjomedyczne i ergonomiczne aspekty błędu medycznego (13)
Marzena BINCZYCKA-ANHOLCER
* w nawiasie podano nr stron, na których znajdują się streszczenia
16.55-17.10 Dyskusja
17.10-17.30 Przerwa
Sesja 3.
przewodniczący: prof. Leszek Pacholski, mgr Maria Kowalczyk
17.30-18.00 Ryzyko lecznicze a błąd medyczny (17)
Tomasz JUREK, Barbara ŚWIĄTEK, Wojciech GOLEMA
18.00-18.15 Błąd medyczny w farmakoterapii (40)
Jarosław WOROŃ, Jerzy WORDLICZEK
18.15-18.30 Ergonomiczne zasady projektowania interfejsów aparatów fizykoterapeutycznych (39)
Agnieszka TOBYS, Edwin TYTYK
18.30-18.45 Sposób unikania błędów i powikłań przy podawaniu leków różnymi drogami
za pomocą cewników (23)
Aleksandra KWOSEK, Hanna MISIOŁEK
18.45-18.55 Czas pracy pielęgniarek a ryzyko błędu medycznego (19)
Anna KSYKIEWICZ-DOROTA, Grażyna ROGALA-PAWELCZYK
18.55-19.10 Dyskusja
20.30 Wspólna kolacja w Stuba Communis Collegium Maius
Uniwersytetu Jagiellońskiego, Kraków, ul. Jagiellońska 15
Sobota, 21 listopada 2009
Sesja 4
przewodniczący: prof. Edwin Tytyk, prof. Adam Gedliczka, prof. Jerzy Wordliczek
08.30-09.20 Prezentacja symulacji lotu samolotu pasażerskiego
Janusz M. MORAWSKI
09.25-09.50 Zagadnienia prawne błędów medycznych ze szczególnym uwzględnieniem „błędów niezawinionych” (41)
Włodzimierz WRÓBEL
09.50-10.05 Błędy medyczne w postępowaniu w przedmiocie odpowiedzialności
zawodowej (29)
Jolanta ORŁOWSKA-HEITZMAN
10.05-10.20 Wpływ hałasu emitowanego przez instalacje klimatyzacyjne i aparaturę medyczną na porozumiewanie się mową jako potencjalne źródło błędu medycznego
w salach operacyjnych (37)
Piotr SZŁAPA, Ewa KUŁAGOWSKA, J. MACIEJCZYK
10.20-10.40 Zdarzenia niepożądane w chirurgii a błąd medyczny (12)
Krzysztof BIELECKI
10.40-11.00 Czy chirurgia może być bardziej bezpieczna? (20)
Halina KUTAJ-WĄSIKOWSKA
11.00-11.10 Dyskusja
11.10-11.30 Przerwa
Sesja 5
przewodniczący: prof. Joanna Lecewicz-Bartoszewska, dr Jerzy Friediger ,
prof. Bogusław Frańczuk
11.30-11.40 Jak poprawić bezpieczeństwo pacjenta w szpitalu? (28)
Rafał NIŻANKOWSKI
11.40-11.50 Konieczne warunki dla zgłaszania zdarzeń niepożądanych (14)
Jerzy FRIEDIGER
11.50-12.10 Ergonomia w projektowaniu obiektów służby zdrowia (30)
Jacek ORŁOWSK,I Andrzej WALKOWSKI, Maciej ZŁOWODZKI,
12.10-12.25 Brak zintegrowanych działań w tworzeniu pomocy rehabilitacyjnych przyczyną
obniżenia efektywności leczenia i utrudnień w użytkowaniu (24)
Joanna LECEWICZ-BARTOSZEWSKA, Anna MIARKA
12.25-12.40 Ergonomiczne niedostatki komunikatu wizualnego przyczyną błędów popełnianych przez farmaceutów aptecznych (25)
Joanna LECEWICZ-BARTOSZEWSKA, Aleksandra POLAK-SOPIŃSKA
12.40-12.55 Błąd medyczny w aspekcie czynników psychospołecznych. Rola ergonomicznego projektowania środowiska pracy w medycynie (15)
Ryszard IRZMAŃSKI, Magdalena CHARŁUSZ
12.55-13.10 Oświetlenie jako czynnik kształtujący warunki pracy wzrokowej personelu
pielęgniarskiego na salach operacyjnych (16)
Elżbieta JANOSIK, Ewa KUŁAGOWSKA
13.10-13.25 Odpowiedzialność cywilna zakładu opieki zdrowotnej za szkody wyrządzone w trakcie leczenia – rozwój ergonomii a ewolucja doktryny prawnej i orzecznictwa sądowego (33)
Stefan POŹDZIOCH
13.30 Sesja końcowa – Podsumowanie obrad
przewodniczący: prof. Rafał Niżankowski, prof. Maciej Złowodzki, dr Janusz Pokorski
14.00 Lunch
Plakat Niektóre przyczyny pomyłek farmaceutycznych (42)
Marta ZIARNO, Marcin ZIARNO, Janusz POKORSKI
STRESZCZENIA
JAKOŚĆ OPIEKI ZDROWOTNEJ A RYZYKO BŁĘDU ERGONOMICZNEGO
Ryszard Andrzejak1, Izabela Witczak2
1 Akademia Medyczna we Wrocławiu
2 Akademicki Szpital Kliniczny im. Mikulicza Radeckiego we Wrocławiu
Zakłady opieki zdrowotnej chcąc zagwarantować bezpieczeństwo leczonym pacjentom, muszą jakość rozumieć w sposób kompleksowy. Kompleksowość ta powinna dotyczyć zagadnień jakości
w ujęciu mikro i makro, jakości wyrobów medycznych i usług zaspokajających oczekiwania pacjenta,
a także jakości czynników związanych z ergonomicznym kształtowaniem stanowisk pracy, bezpieczeństwa pracy i procesów oraz ochrony środowiska. Jakość opieki zdrowotnej, a zwłaszcza jej aspekt określany mianem efektywności, na którą składają się skuteczność i bezpieczeństwo, stanowią coraz istotniejszą determinantę zdrowia społecznego.
Zbyt niski poziom ergonomicznej jakości obiektów technicznych w stosunku do oczekiwań użytkowników (ale również przez nich często niezauważany), jest źródłem wielu dodatkowych kosztów i strat – zarówno ekonomicznych, jak i społecznych. Dlatego działania zmierzające do podniesienia poziomu ergonomicznej jakości obiektów technicznych w ochronie zdrowia są ze wszech miar słuszne, społecznie pożądane i ekonomicznie uzasadnione.
Nowatorskie podejście do zapobiegania popełnianiu błędów medycznych polega na współdziałaniu osób, współpracujących ze sobą zespołów oraz całych organizacji w tworzeniu polityki zapewnienia bezpieczeństwa. Błędy muszą być postrzegane jako dowód niedoskonałości systemu, a nie ludzkiego charakteru.
Pomimo dużej świadomości wśród profesjonalistów medycznych o zdarzeniach niepożądanych oraz podejmowanych działaniach prewencyjnych( np. standardy postępowania medycznego), nadal istnieje problem popełnianych błędów w procesach diagnostyczno-terapeutycznych.
Aby zrozumieć istotę zarządzania zakładem opieki zdrowotnej, należy postrzegać go
w wymiarze globalnym jako organizację, którą tworzą technologia, infrastruktura oraz pracujący w niej personel.
W zakładach opieki zdrowotnej realizowany jest szereg procesów zarówno medycznych wynikających z opieki lekarskiej oraz pielęgniarskiej, jak i niemedycznych, związanych działalnością administracyjną szpitala oraz usługami pomocniczymi. Dlatego konieczne jest nie tylko nadzorowanie poszczególnych procesów realizowanych w szpitalu, ale również ich monitorowanie i analizowanie w aspekcie występowania zdarzeń niepożądanych.
Zdarzenia niepożądane w chirurgii a błąd medyczny
Krzysztof Bielecki
Centrum Medyczne Kształcenia Podyplomowego, Warszawa
Popełnianie błędów leży w naturze ludzkiego postępowania. Co roku w USA umiera 44000–98000 pacjentów z powodu błędów medycznych (ósma przyczyna zgonów). Najważniejsze w przypadku błędu jest zrozumienie błędu, jego identyfikacja i korekta oraz zapobieganie.
W chirurgii ze względu na dynamiczne i nieodwracalne działania występuje więcej błędów aniżeli w innych specjalnościach medycznych. Częstość zdarzeń niepożądanych w chirurgii ocenia się na ok. 3%, z czego połowa była do uniknięcia. Są różne definicje błędu medycznego. Według
J. Reasona błąd to niepowodzenie zaplanowanego działania w celu osiągnięcia określonego efektu diagnostycznego lub leczniczego. Zdarzenia niepożądane występują w 80% z winy człowieka, a w 20% z winy sprzętu. Błąd jest zamierzonym działaniem, które od początku jest złe.
W chirurgii ok. 50% zdarzeń niepożądanych (ZN) jest związane z techniką operacyjną, zakażeniem miejsca operowanego, krwawieniem śród- i pooperacyjnym. Przyczyny błędów w chirurgii są wielorakie: m.in. zła komunikacja pomiędzy członkami zespołu lub pomiędzy pacjentem
a personelem leczącym, zła edukacja personelu, zła ocena stanu chorego, niewystarczająca dostępność do dokumentacji, brak ciągłości opieki medycznej, sygnalizacja alarmowa itd. Najczęstsze ZN w chirurgii to wykonanie niewłaściwej operacji, wykonanie operacji na niewłaściwym pacjencie lub narządzie, pozostawienie ciała obcego. I tak np. w sytuacji tzw. wrong-site surgery w 41% przyp. dotyczy ortopedii, w 20% przyp. chirurgii ogólnej, 14% przyp. neurochirurgii,11% przyp. urologii.
W prezentacji przedstawiłem szereg przykładów ZN w chirurgii z zapytaniem, czy możemy je także rozpatrywać i traktować jako błędy medyczne. Wiele z tych ZN wynika z winy człowieka, ale także z winy złej organizacji lub złego wyposażenia technicznego placówki ochrony zdrowia.
Każdemu działaniu medycznemu musi towarzyszyć odpowiedzialność za jego wykonanie. Chirurgia jest pracą zespołową, a podstawowym elementem działania zespołu jest sztuka wzajemnego porozumiewania się.
Redukcja zatrudnienia lekarzy i pielęgniarek, praca zmianowa, niewłaściwa edukacja skutkują wzrostem częstości zdarzeń niepożądanych, a tym samym i błędów medycznych.
Największym i najczęstszym grzechem lekarza jest praca w nieakceptowanych warunkach pracy.
Poproszenie o pomoc we właściwym czasie i miejscu prowadzi do zmniejszenia ryzyka wystąpienia zdarzeń niepożądanych i błędów medycznych.
SOCJOMEDYCZNE I ERGONOMICZNE ASPEKTY BŁĘDU MEDYCZNEGO
Marzena Binczycka-Anholcer
Katedra Medycyny Społecznej
Uniwersytet Medyczny w Poznaniu
Błąd medyczny może być uważany za przejaw omylności lekarza, co nie jest jednoznaczne
z odpowiedzialnością karną. Występuje w sytuacjach takich jak zawinienie, przeoczenie, niedopełnienie, przedawkowanie, nieprzestrzeganie prawidłowych procedur lub ignorowanie sytuacji zagrożenia zdrowia lub życia człowieka. Około 80% błędów medycznych powstaje z winy człowieka, pozostałe
z innych przyczyn – najczęściej z powodu niesprawności sprzętu. W artykule zostały omówione różne aspekty błędów medycznych, w szczególności socjomedyczne i ergonomiczne.
KONIECZNE WARUNKI DLA ZGŁASZANIA ZDARZEŃ NIEPOŻĄDANYCH
Jerzy Friediger
Przewodniczący Okręgowej Izby Lekarskiej w Krakowie
Zdarzenia niepożądane są efektem nie do końca dopracowanych procedur i szeregu innych czynników, na ogół niezawinionych przez personel medyczny, a zwykle są stawiane na równi z błędem medycznym.
Konieczność rejestracji zdarzeń niepożądanych i wyciągania z nich wniosków przez producentów sprzętu i leków, organizatorów ochrony zdrowia nie budzi już niczyjej wątpliwości. Warunkiem koniecznym dla rejestracji zdarzeń niepożądanych jest ich zgłaszanie przez pracowników medycznych, w tym i lekarzy.
Autor proponuje spełnienie kilku warunków, ponieważ jego zdaniem dopiero po ich spełnieniu można liczyć na współpracę z tymi, którzy te zdarzenia zauważają.
Warunkami tymi są:
- zapewnienie bezpieczeństwa osób zgłaszających,
- maksymalne uproszczenie trybu zgłaszania zdarzeń niepożądanych,
- stworzenie możliwości anonimowego nawet zgłaszania zdarzeń niepożądanych,
- bardzo wyraźne zdefiniowane prawne (w prawie polskim) zdarzenia niepożądanego i odróżnienie go od błędu medycznego,
- stworzenie działającego mechanizmu wykorzystywania tych zgłoszeń i wyciąganie z nich wniosków,
- zapewnienie społecznego zrozumienia dla faktu, że nie wszystko, co stanie się złego w procesie leczenia, musi być zawinione przez personel medyczny.
Niespełnienie tych warunków stanie się typowym zdarzeniem niepożądanym, które spowoduje zmarnowanie wysiłków nas wszystkich.
BŁĄD MEDYCZNY W ASPEKCIE CZYNNIKÓW PSYCHOSPOŁECZNYCH.
ROLA ERGONOMICZNEGO PROJEKTOWANIA ŚRODOWISKA PRACY W MEDYCYNIE
Robert Irzmański, Magdalena Charłusz
Uniwersytet Medyczny w Łodzi, Pracownia Ergonomii i Fizjologii Wysiłku Fizycznego
Problematyka błędu medycznego w ostatnim czasie jest stosunkowo często poruszana przy okazji spotkań czy konferencji w środowisku medycznym i nie tylko. Także, a może zwłaszcza
w kontekście bulwersujących doniesień o niekompetencji lekarzy czy szerzej personelu medycznego w stosunku do chorych. Ulubionym tematem spotkań w różnych środowiskach staje się podkreślanie niezgodnego z przysięgą Hipokratesa postępowania lekarzy, tak jakby etos zawodu dotyczył tylko tej jednej grupy pracowników.
W swojej pracy autorzy postanowili skoncentrować się na roli czynników psychospołecznych w podejściu do błędu medycznego. Współcześnie bowiem, z uwagi na dynamiczny rozwój nauk biologicznych i ogromny postęp w leczeniu wielu chorób, oczekiwania potencjalnych beneficjentów swoistej rewolucji medycznej zdecydowanie rosną. Rzadko jednak, towarzyszy tym oczekiwaniom refleksja, że medycyna nie może i chyba nigdy nie będzie mogła uwolnić chorych od wszystkich dolegliwości. Zatem personel medyczny – lekarze, pielęgniarki – stoją w obliczu ogromnego wyzwania. Z jednej strony chory, który ma pełne prawo do skorzystania z najlepszych osiągnięć wiedzy medycznej świadczonych szybko, starannie i co najważniejsze skutecznie. Z drugiej zaś, zespół leczący zdający sobie sprawę z istniejących ograniczeń, często bardzo złożonych problemów zdrowotnych swoich podopiecznych, głęboko odczuwający presję ze strony chorego i jego rodziny. W tym kontekście warto zwrócić uwagę jaka jest zależność występowania błędu medycznego od specjalności medycznej, oddziału, ale także od czasu trwania praktyki klinicznej lekarza, a nawet pory dnia. Jeśli dodamy jeszcze wpływ stresu, poczucia odpowiedzialności za życie i zdrowie drugiego człowieka, a także zespołu wypalenia czy nierzadkich przypadków mobbingu w środowisku medycznym, obraz lekarza skutecznie zmagającego się z zawodową codziennością znacznie się komplikuje. Próby wypracowania standardów postępowania w celu minimalizacji skutków błędu medycznego lub jego eliminacji wśród ergonomistów nie są pozbawione podstaw merytorycznych. Wielu sytuacji potencjalnie niebezpiecznych dla życia czy zdrowia chorych udałoby się uniknąć poprzez naprawę mechanizmów dobrze zakorzenionych w organizacji pracy systemu opieki zdrowotnej na różnych jej szczeblach. Zatem przedstawiona praca jest głosem w toczącej się właśnie dyskusji.
OŚWIETLENIE JAKO CZYNNIK KSZTAŁTUJĄCY WARUNKI PRACY WZROKOWEJ PERSONELU PIELĘGNIARSKIEGO NA SALACH OPERACYJNYCH I JEGO POTENCJALNY WPŁYW NA RYZYKO BŁĘDU MEDYCZNEGO
Elżbieta Janosik, Ewa Kułagowska
Instytut Medycyny Pracy i Zdrowia Środowiskowego w Sosnowcu
Jedną z potencjalnych przyczyn popełniania przez personel medyczny błędów podczas wykonywania czynności zawodowych jest zły odbiór informacji wizualnych. Jak wiadomo, prawidłowe spostrzeganie zależy od cech obserwowanych obiektów (takich jak: kształt, barwa, głębia), cech oświetlenia oraz stanu anatomicznego i fizjologicznego narządu wzroku obserwatora. Na funkcjonowanie narządu wzroku w danym momencie wpływa również stopień zmęczenia i nastawienie emocjonalne pracownika.
W Instytucie Medycyny Pracy i Zdrowia Środowiskowego w Sosnowcu podjęto badania polegające na rozpoznaniu warunków oświetlenia, jakie występują na salach operacyjnych w publicznych szpitalach na terenie aglomeracji górnośląskiej oraz ich wpływu na kondycję psychofizyczną i pracę zatrudnionego tam personelu pielęgniarskiego. W 27 salach operacyjnych różnych specjalności oceniono występujące rodzaje i warunki oświetlenia, a wśród pracujących tam pielęgniarek operacyjnych i anestezjologicznych przeprowadzono badania ankietowe, umożliwiające poznanie subiektywnej oceny pielęgniarek na temat stopnia ciężkości ich pracy, prawidłowości oświetlenia oraz pojawiających się dolegliwości narządu wzroku i dolegliwości ogólnych. W wyniku przeprowadzonych badań zidentyfikowano te sytuacje i warunki oświetleniowe na salach operacyjnych, przy których może dojść do popełnienia błędu przez pielęgniarki, między innymi: podczas wykonywania iniekcji, instrumentowania, przygotowywania leków do podania, odczytywania i rejestracji danych anestezjologicznych. W podsumowaniu podano sposoby optymalizacji warunków odbioru informacji wizualnych na salach operacyjnych, ograniczające ryzyko popełnienia błędu medycznego przez zespół operacyjny.
RYZYKO LECZNICZE A BŁĄD MEDYCZNY
Tomasz Jurek, Barbara Świątek, Wojciech Golema
Akademia Medyczna im. Piastów Śląskich we Wrocławiu, Katedra Medycyny Sądowej, Zakład Prawa Medycznego
Zakres zdarzeń niepożądanych w medycynie obejmuje zarówno rezultaty nieprawidłowego postępowania, jak i mieszczące się w granicach ryzyka leczniczego powikłania, ujemne skutki leczenia
i niepowodzenia lecznicze. Autorzy definiują współczesne pojęcie błędu medycznego wyznaczając granicę dzielącą błąd od pozostałych zdarzeń niepożądanych. Za podstawowe składowe ryzyka można uznać: istotę określonego stanu zdrowotnego, zawodność działań medycznych i brak jednoznacznej przewidywalności rokowań co do rozwoju sytuacji zdrowotnej. Analiza elementów ryzyka wykazuje,
że niezależnie od rodzaju zdarzenia niepożądanego rolę odgrywają zarówno czynniki ludzkie jak
i systemowe i technicznie. Z reguły występują one łącznie. Decydującą rolę w zarządzaniu bezpieczeństwem udzielania świadczeń zdrowotnych i w prawnych konsekwencjach zdarzeń niepożądanych odgrywa świadomość czynników ryzyka zarówno po stronie udzielających świadczenia zdrowotne, organizujących opiekę zdrowotną, jak i pacjentów.
Z obserwacji autorów poczynionych na podstawie opiniowanych spraw o błąd medyczny wynika, że pomimo zaawansowana technologicznego procesu leczenia częste przyczyny zdarzeń niepożądanych to: brak właściwej komunikacji interpersonalnej, brak odpowiedniego podziału kompetencji, zła organizacja pracy i wadliwe stosunki interpersonalne. Istotną rolę w obniżaniu ryzyka zdarzeń niepożądanych ma ich raportowanie, tworzenie baz danych, analiza i wdrażanie procedur naprawczych. Takie systemy zarządzania bezpieczeństwem usług zdrowotnych, pomimo oczywistych korzyści, nie funkcjonują powszechnie w ochronie zdrowia w Polsce.
ERGONOMIA – ODPOWIEDZIALNOŚĆ CZY BŁĄD LEKARSKI?
Jerzy Krupiński
Collegium Medicum Uniwersytetu Jagiellońskiego
Śląski Uniwersytet Medyczny w Katowicach
Stomatologia jest jedną ze specjalności nauk medycznych, która w ostatnich 20 latach zrobiła ogromny postęp. Stało się to za sprawą zarówno postępu i rozwoju wiedzy medycznej, który dzięki licznym pracom naukowym, badaniom przez ośrodki akademickie, ale także przez zaplecze naukowe licznych producentów materiałów i sprzętu stomatologicznego doprowadził do tego, że dzisiaj jesteśmy w stanie utrzymać w jamie ustnej własne zęby pacjenta przez znacznie dłuższy czas, niż to miało miejsce jeszcze nie tak dawno. Z drugiej strony dokonał się ogromny postęp techniczny
i technologiczny, być może jeszcze większy niż postęp wiedzy, który umożliwił w dużej mierze zastosowanie najnowszych osiągnięć wiedzy w praktyce. Olbrzymią rolę odegrała tutaj ergonomia,
która w ostatnich latach jako nauka wkroczyła do uczelni medycznych, w tym do stomatologii. Przejście lekarzy stomatologów na system pracy z pacjentem w pozycji leżącej spowodowało konieczność wprowadzenia ergonomii do programów nauczania w uniwersytetach na wydziałach dentystycznych. Przejście na nowy system to prawdziwa rewolucja w stomatologii. To konieczność dostosowania sprzętu i odpowiedniej ergonomicznej organizacji gabinetu. To także praca zespołowa – lekarza
z asystentką lub asystentkami, praca na „cztery czy sześć rąk”. Walory zdrowotne tego systemu dla lekarzy stomatologów są niewątpliwe. Dlatego coraz więcej stomatologów w naszym kraju próbuje przejść z pracy z pacjentem w pozycji siedzącej na pracę z pacjentem w pozycji leżącej. Walory tej pracy są zrozumiałe, ale są też przeszkody. Przeszkody dotyczą względów psychologicznych, finansowych, technicznych oraz organizacyjnych.
Wyjątkowo duża ilość sprzętu, urządzeń i materiałów, jakie znajdują się w gabinecie stomatologicznym, wymaga ergonomicznej organizacji pracy i odpowiednich prostych zasad pracy, która powinna zabezpieczyć przed popełnieniem błędów przez zespoły stomatologiczne. Brak odpowiedniej organizacji może skutkować poważnymi konsekwencjami zarówno dla pacjenta,
jak i personelu.
CZAS PRACY PIELĘGNIAREK A RYZYKO BŁĘDU MEDYCZNEGO
Anna Ksykiewicz-Dorota, Grażyna Rogala-Pawelczyk
Uniwersytet Medyczny w Lublinie, Katedra i Zakład Zarządzania w Pielęgniarstwie
Wielkość wydatku energetycznego pielęgniarki odcinkowej w czasie zmiany roboczej stanowi sumę wartości energetycznych wydatkowanych na wykonanie poszczególnych czynności zawodowych, a na jego wartość wpływa m.in. długość zmiany roboczej. Dłuższy czas pracy niekorzystnie rzutuje na ogólne dobowe obciążenie pracą, zwiększa zmęczenie, jest przyczyną mniejszej wydajności, pogarsza jakość pracy i zwiększa ryzyko wystąpienia błędu medycznego czy zdarzenia niepożądanego na pielęgniarskim stanowisku pracy.
Celem pracy było:
1. określenie wielkości obciążenia pracą na stanowisku pielęgniarki w oddziale zabiegowym,
2. uzyskanie odpowiedzi na pytanie, czy zwiększony wysiłek w czasie pracy może być przyczyną wystąpienia błędu medycznego w działalności zawodowej pielęgniarki w oddziale zabiegowym.
Dla oceny obciążenia pracą dokonano analizy następujących elementów: obciążenia pracą dynamiczną, obciążenia statycznego oraz obciążenia wynikającego z monotypowości wykonywanych ruchów. Zastosowano w badaniu metodę tabelaryczno-chronometrażową wg Lehmanna oraz metodę Kirschnera, a techniką badawczą była fotografia ciągła, która pozwoliła na ustalenie rodzaju i czasu trwania poszczególnych czynności roboczych.
Informacje na temat zagrożenia wystąpieniem błędu medycznego w czasie pracy uzyskano za pomocą autorskiego kwestionariusza ankiety. Badaniem objęto 200 pielęgniarek pracujących
w oddziałach zabiegowych i 100 pielęgniarek zatrudnionych w POZ.
Z przeprowadzonych badań wynika że:
1. Wydatek energetyczny na stanowisku pielęgniarki odcinkowej podczas dyżurów 12-godzinnych
jest wyższy niż podczas dyżurów 8-godzinnych;
2. Dłuższy czas pracy zwiększa zmęczenie i obniża wydajność pracy;
3. Zmęczenie związane z dłuższym czasem pracy stanowi przyczynę obawy popełnienia błędu wśród badanych pielęgniarek;
4. Obawa popełnienia błędu w pracy jest jednym z czynników skłaniających pielęgniarki do zmiany pracy;
5. Długotrwałe ryzyko popełnienia błędu w pracy stanowi jedną z przyczyn powstawania zespołu wypalenia zawodowego u pielęgniarek.
JAK ZWIĘKSZYĆ BEZPIECZEŃSTWO W CHIRURGII?
Halina Kutaj-Wąsikowska
Centrum Monitorowania Jakości w Ochronie Zdrowia, Kraków
Na świecie przeprowadza się rocznie 234 mln zabiegów operacyjnych. Opieka chirurgiczna związana jest ze znacznym ryzykiem powikłań i zgonów. Powikłania dotyczą od 3–17% pacjentów poddawanych zabiegom. Szacunkowe dane wskazują, że co najmniej połowie powikłań chirurgicznych można zapobiec.
W 2008 roku Światowa Organizacja Zdrowia opublikowała wytyczne dotyczące opieki okołooperacyjnej. Na podstawie wytycznych zaprojektowano 19 pozycji listy kontrolnej – krytycznych punktów kontrolnych, których przestrzeganie w znaczny sposób ogranicza występowanie powikłań okołooperacyjnych. Karta dzieli zabieg operacyjny na trzy fazy, z których każda odpowiada poszczególnym etapom procedury zabiegowej. Są to kolejno: faza przed znieczuleniem, faza po znieczuleniu, lecz przed nacięciem, faza tuż przed wywiezieniem pacjenta z sali operacyjnej. Weryfikacji podlegają m.in. antybiotykoterapia, profilaktyka zatorowo-zakrzepowa, właściwe ułożenia pacjenta na stole operacyjnym, ryzyko krwawienia.
Wiele weryfikacji zawartych w Karcie jest już stosowanych na całym świecie, jednak nie zawsze są one rzetelnie i kompleksowo stosowane. Efektywne stosowanie karty wymaga praktyki i ćwiczenia ze strony zespołu zabiegowego, zmusza do skutecznej komunikacji i dobrej współpracy w zespole, co w znacznym stopniu wpływa na poprawę bezpieczeństwa pacjenta.
Na przełomie października i listopada 2009 przeprowadzono pilotaż zmodyfikowanej Okołooperacyjnej Karty Kontrolnej w 5 polskich szpitalach. Wnioski z badania wskazują, że Karta nie wymaga wielu zmian w dotychczasowej pracy zespołów zabiegowych, a jej wprowadzenie jest aprobowane przez personel.
BEZPIECZEŃSTWO PACJENTA W UE
Basia Kutryba
Prezes Europejskiego Towarzystwa Jakości w Ochronie Zdrowia (ESQH);
Wiceprzewodnicząca Europejskiej Grupy Bezpieczeństwa Pacjentów i Jakości w Ochronie Zdrowia
Bezpieczeństwo pacjenta, mające na celu zmniejszenie liczby zdarzeń niepożądanych
w procesie świadczenia opieki medycznej, stanowi jedno z największych wyzwań dla systemów opieki zdrowotnej krajów UE oraz jedno z największych zagrożeń wobec europejskiego zdrowia publicznego. Na podstawie badań przeprowadzonych w niektórych krajach członkowskich UE szacuje się, że od 8 do 12% pacjentów przyjmowanych do szpitali w UE doświadcza szkodliwych skutków ubocznych świadczonej opieki zdrowotnej. Prawdopodobnie odnosi się to zarówno do opieki podstawowej,
jak i innych warunków opieki zdrowotnej. Dużej części tych szkód dałoby się uniknąć.
Wiele państw członkowskich podjęło inicjatywę mającą na celu zmniejszenie liczby zdarzeń niepożądanych w warunkach opieki zdrowotnej, jednak powszechne efekty tych działań będą widoczne dopiero za jakiś czas. Państwa członkowskie mogą czerpać korzyści, dzieląc się doświadczeniami, wnoszoną wiedzą, wnioskami z badań oraz dobrą praktyką w dziedzinie bezpieczeństwa pacjenta. Ustanowiono w ten sposób sieć UE ds. bezpieczeństwa pacjenta, angażującą łącznie wszystkie
27 państw członkowskich. Aby dopełnić działania tej sieci operacyjnej, Komisja Europejska dąży do zaangażowania politycznego ze strony wszystkich państw UE w ramach polityki zdrowotnej stawiającej na pierwszym miejscu bezpieczeństwo pacjenta, przyjmując w grudniu 2008 r. zalecenie Rady dotyczące bezpieczeństwa pacjenta.
Bezpieczeństwo pacjenta jest zasadniczym elementem jakości opieki zdrowotnej.
W Komunikacie dotyczącym Bezpieczeństwa Pacjenta, jaki dołączono do zalecenia Komisji, zasygnalizowano dalsze prace nad ulepszaniem jakości opieki. We współpracy z państwami członkowskimi Komisja obecnie rozważa pytanie, na ile UE może pełnić rolę pomocnika w kwestiach jakości opieki zdrowotnej w państwach członkowskich.
Dużą część pracy związanej z dziedziną jakości wykonuje również Europejskie Towarzystwo Jakości w Ochronie Zdrowia i sieć jego stowarzyszeń ds. jakości, np. Greckie Towarzystwo Jakości
i Bezpieczeństwa Pacjenta
BEZPIECZEŃSTWO PACJENTA W ANESTEZJOLOGII I INTENSYWNEJ TERAPII
Andrzej Kübler
Akademia Medyczna we Wrocławiu, Katedra i I Klinika Anestezjologii i Intensywnej Terapii
Zapewnienie pacjentom bezpieczeństwa podczas leczenia szpitalnego staje się coraz bardziej istotnym problemem opieki zdrowotnej. Jak wynika z danych zebranych w USA, Anglii i Australii około 10% pacjentów leczonych w szpitalach doznaje incydentów zagrożenia bezpieczeństwa niezwiązanych z chorobą podstawową. 8% tych incydentów przyczynia się bezpośrednio do śmierci pacjentów. Około połowie zdarzeń zagrażających bezpieczeństwu można zapobiec. Anestezjologia i intensywna terapia zajmuje szczególne miejsce w strategii zapewnienia bezpieczeństwa hospitalizowanym pacjentom. Anestezjologia nie służy celom terapeutycznym, ale chroni pacjenta przed chirurgicznym stresem. Dlatego stała się modelowym przykładem dla strategii zapewnienia bezpieczeństwa w medycynie klinicznej. Zasady bezpiecznego znieczulenia opierają się na wzorach pochodzących z lotnictwa. Istnieją ustalone standardy wyposażenia stanowiska znieczulenia oraz postępowania anestezjologicznego. Nowe rozwiązania technologiczne umożliwiają ciągły nadzór nad funkcją organizmu znieczulanego pacjenta oraz pozwalają na konstrukcję urządzeń anestezjologicznych
w sposób zapewniający optymalne bezpieczeństwo. Anestezjologia zajmuje się również systemową analizą znaczenia „czynnika ludzkiego”, czyli takich elementów jak: wyszkolenie, motywacja, zdolność podejmowania decyzji, zmęczenie w powstawaniu błędów postępowania. Anestezjolodzy wprowadzili do szkolenia techniki symulacyjne na manekinach oraz rejestrację tzw. „zdarzeń krytycznych”, które potencjalnie mogłyby zagrażać pacjentom. Intensywna terapia jest również bardzo interesującym obszarem badań nad bezpieczeństwem pacjenta, gdyż w oddziałach intensywnej terapii (OIT) zagrożenie bezpieczeństwa pacjentów jest największe. Pacjent leczony w OIT poddawany jest przeciętnie 178 aktywnościom na dobę, z czego 1% wiąże się z błędem postępowania. 29% tych błędów może być przyczyną poważnych powikłań zdrowotnych. Dla poprawy bezpieczeństwa pacjentów OIT bardzo istotne znaczenie posiada gromadzenie danych na temat incydentów zagrożeń pacjentów powstających w trakcie leczenia. Powstały międzynarodowe systemy rejestracji takich incydentów. Dla uzyskania wiarygodnych raportów o zagrożeniach bezpieczeństwa niezbędne jest stworzenie odpowiedniej atmosfery zaufania określanej jako „safety culture”. Działania promujące taką „kulturę bezpieczeństwa” stanowią podstawę efektywnej ochrony pacjenta przed czynnikami zagrożenia związanymi ze środowiskiem szpitalnym.
SPOSÓB UNIKANIA BŁĘDÓW I POWIKŁAŃ PRZY PODAWANIU LEKÓW RÓŻNYMI DROGAMI ZA POMOCĄ CEWNIKÓW
Aleksandra Kwosek, Hanna Misiołek
Śląski Uniwersytet Medyczny w Katowicach, Wydział Lekarsko-Dentystyczny, Katedra Anestezjologii i Intensywnej Terapii
W artykule autorki analizują problem powikłań rejestrowanych przy stosowaniu analgezji zewnątrzoponowej, wynikłych na skutek ergonomicznej niedoskonałości używanego sprzętu, który umożliwia nieświadome podanie niewłaściwego leku do cewnika zewnątrzoponowego lub dożylnie.
Czy można uniknąć tych problemów groźnych dla życia pacjenta? Odpowiedź brzmi „tak”, pod warunkiem wdrożenia wynalazku: „Połączenie elementów układu do podawania leków przez cewnik zewnątrzoponowy i sposób zabezpieczenia przed niezamierzonym podaniem niewłaściwego leku”. Proponowana modyfikacja elementów układu do podawania leków przez cewnik zewnątrzoponowy charakteryzuje się tym, że w końcówce żeńskiej elementów tego układu, np. w filtrze, średnica wewnętrzna otworu jest większa od średnicy zewnętrznej standardowej końcówki męskiej strzykawki typu luer, stosowanej podczas podawania leków np. dożylnie. Natomiast w ciernej końcówce męskiej omawianego układu średnica zewnętrzna jest równa średnicy wewnętrznej końcówki żeńskiej - jest ona większa od średnicy ciernych końcówek męskich standardowych strzykawek typu luer.
Takie rozwiązanie eliminuje modułową kompatybilność z powszechnie stosowanymi dotychczas połączeniami i uniemożliwia popełnienie błędu przez personel medyczny, za to w pełni zabezpiecza pacjenta przed komplikacjami, a dyrekcję szpitala przed sądowymi procesami i roszczeniami poszkodowanych pacjentów.
BRAK ZINTEGROWANYCH DZIAŁAŃ W TWORZENIU POMOCY REHABILITACYJNYCH PRZYCZYNĄ OBNIŻENIA EFEKTYWNOŚCI LECZENIA I UTRUDNIEŃ W UŻYTKOWANIU
Joanna Lecewicz-Bartoszewska1,2, Anna Miarka1
1 Akademia Sztuk Pięknych w Łodzi
2 Politechnika Łódzka
Pojęcie błędu medycznego dotyczy bardzo rozległego i zróżnicowanego obszaru działań o charakterze medycznym. Wiąże się ono z wieloma przyczynami, wynika z braku przystosowania ergonomicznego sprzętu, narzędzi, pomocy rehabilitacyjnych do potrzeb lekarza, pomocniczego personelu medycznego i specyfiki ich pracy oraz z nieodpowiedniego przystosowania do pacjentów.
Owe niedostatki wspomnianej grupy produktów mają swoje źródło w podejściu do procesu ich projektowania – braku zintegrowania działań specjalistów różnych dziedzin. Dotyczy to konieczności bardziej ścisłej współpracy: producentów, projektantów, konstruktorów, lekarzy, ergonomistów oraz wszystkich innych użytkowników.
Czynnikiem scalającym w tej mierze jest ergonomia, tkwiąca w jej istocie interdyscyplinarność działań, wymóg dostosowania projektowanego obiektu do potrzeb, możliwości i ograniczeń użytkowników oraz konieczność całościowego podejścia przy rozwiązywaniu zadania projektowego.
Przeprowadzone badania wartości ergonomiczno-użytkowych wybranych pomocy rehabilitacyjnych wskazały na szereg różnych nieprawidłowości, niedostatków czy uciążliwości
w korzystaniu z nich. Obiektami badań były między innymi dostępne na rynku i stosowane
w przychodniach: ortezy kolanowe, balkoniki wspomagające chodzenie, poręcze do nauki i usprawniania chodzenia, stoliki rehabilitacyjne dla osób z dysfunkcją kończyn górnych. Oceny wartości ergonomiczno-użytkowych dokonywali stosownie do badanego produktu: lekarze odpowiedniej specjalności, lekarze i technicy rehabilitacji, pomocniczy personel medyczny oraz najliczniej reprezentowani użytkownicy bezpośredni. Badania miały charakter wywiadu kierowanego.
Dla każdej grupy pomocy rehabilitacyjnych zidentyfikowano niedostatki i uciążliwości użytkowania. Prowadzą one lub mogą prowadzić do ograniczenia stosowania pomocy, w konsekwencji zmniejsza to skuteczność rehabilitacji, co traktowane jest jako błąd w sztuce medycznej. Dla poszczególnych grup pomocy podano przykłady wstępnych projektów wzorniczych eliminujące wykazane niedoskonałości.
Zaprezentowany materiał może stanowić inspirację do podejmowania ergonomicznego projektowania nowych, doskonalszych pomocy rehabilitacyjnych lub ergonomicznej weryfikacji rozwiązań istniejących. Wskazuje także na potrzebę: ergonomicznego zintegrowanego projektowania pomocy rehabilitacyjnych, prowadzenia badań ergonomiczno-użytkowych tych produktów oraz potrzebę poszerzania granic swoich kompetencji o wiedzę z pogranicza własnych kwalifikacji zawodowych w imię zapewnienia dobrostanu osób z niepełnosprawnościami.
ERGONOMICZNE NIEDOSTATKI KOMUNIKATU WIZUALNEGO PRZYCZYNĄ POTENCJALNYCH BŁĘDÓW POPEŁNIANYCH PRZEZ FARMACEUTÓW APTECZNYCH
Joanna Lecewicz-Bartoszewska, Aleksandra Polak-Sopińska
Politechnika Łódzka
Opóźnione efekty leczenia, a niekiedy ich brak przypisywane są najczęściej bezpośrednio lekarzowi, jego błędnej diagnozie, niewłaściwemu ustawieniu leczenia, zastosowaniu nieodpowiednich farmaceutyków. Tymczasem rzekomy błąd medyczny często ma swoje źródło w postępowaniu osoby leczonej – pacjenta: nieprzestrzeganiu zaleceń lekarza, niezrozumieniu ich, niewłaściwej aplikacji leku, pomyleniu leku, pomyleniu dawkowania lub samowolnej jego zmianie podyktowanej chęcią szybszej poprawy stanu zdrowia, a także wynikającej z braków środków finansowych. Pierwotną przyczyną większości tych postępowań są błędy w przepływie i odbiorze informacji słownej, werbalnej, graficznej oraz zawartej w postaci leku i jego opakowania.
Następstwem wymienionych błędów jest utrudnienie pracy farmaceutom aptecznym, a nawet zagrożenie popełnieniem błędu przy wydawaniu leków pacjentom. Zakłócenia przepływu informacji dotyczą przede wszystkim komunikatu wizualnego przy identyfikacji (odczytywaniu) leku zapisanego pacjentowi na recepcie, a następnie znalezieniu właściwego leku. W pierwszym przypadku istotna jest czytelność zapisu, w drugim możliwość szybkiego, łatwego odszukania konkretnego właściwego leku wśród wielu różnorodnych, bardzo często podobnych opakowań; podobnych kształtem, kolorem, naniesioną grafiką – nie zawsze odpowiadającą wymaganiom ergonomicznym percepcji wizualnej.
Wymienione problemy były przedmiotem przeprowadzonych badań. Wstępne rozmowy
z farmaceutami pozwoliły zidentyfikować przyczyny utrudnień w pracy i potencjalnych błędów związanych z niewłaściwym komunikatem wizualnym dotyczącym leków, utworzyć listę problemów do dalszych badań. Badania sondażowe przeprowadzono w 10. aptekach na terenie Łodzi (dobór aptek odbywał się na zasadzie ich dostępności). Miały one charakter wywiadu kierowanego, którego celem było ustalenie hierarchii ważności zidentyfikowanych wcześniej przyczyn potencjalnych błędów przy wydawaniu leków. W badaniach uczestniczyło 25 farmaceutów (magistrów i techników).
Identyfikacja przyczyn poparta przykładami i ich analiza oraz określenie stopnia hierarchii przyczyn stanowić może ergonomiczne wytyczne do projektowania grafiki informacyjnej na opakowaniach leków. Może być bodźcem do podjęcia racjonalnej gospodarki opakowaniami leków nakierowanej na funkcje informacyjne. Jest także sygnałem wskazującym na potrzebę zmiany formy zapisu leków na receptach wystawianych przez lekarzy.
BŁĄD CZŁOWIEKA – NE URONALNA PERSPEKTYWA PRZETWARZANIA INFORMACJI
Tadeusz Marek, Magdalena Fąfrowicz
Uniwersytet Jagielloński, Zakład Neuroergonomii
Autorzy prezentują neuronalny model wykrywania błędów i związanego z tym przetwarzania informacji. Kora przedniego zakrętu obręczy jest rozpoznawana jako centrum systemu wprowadzającego korekty w zakresie kontroli egzekucyjnej. Wiele badań wskazuje na przedni zakręt obręczy jako obszar aktywowany w momencie występowania błędów typu „niedokładne działanie” oraz „przeoczenie”. Błędy tego rodzaju skutkują pojawieniem się w obszarze przedniego zakrętu charakterystycznego zapisu EEG (ERN – error-related negativity).
Wspomniane typy błędów aktywują sieć neuronalną trzech obszarów przedniego zakrętu obręczy: część dziobową, grzbietową oraz część kory przedmotorycznej i dodatkowo kory przedmotorycznej. Funkcje owej sieci dyskutowane są z punktu widzenia koncepcji detekcji błędu oraz kontroli egzekucyjnej.
BŁĄD CZŁOWIEKA
Janusz M. Morawski
Instytut Lotnictwa, Warszawa
Akademia Humanistyczna w Pułtusku
W pracy przedstawiono w zarysie problemy błędu człowieka i zagrożeń bezpieczeństwa wynikających z tego błędu. Błąd człowieka występuje, generalnie mówiąc, w działaniu, w którym występują: podmiot działania (człowiek-operator) i przedmiot działania (inny człowiek, urządzenie). Działanie ma miejsce w otoczeniu. Omówiono samo pojęcie błędu człowieka. Przedstawiono możliwości tworzenia interdyscyplinarnej nauki o tym fenomenie. Źródeł błędu upatruje się w szeroko rozumianym informacyjnym kontakcie człowieka-operatora z obiektem działania i otoczeniem, a jego lokalizacji –
w sekwencji czynności składających się na działanie, od określenia celu działania, poprzez pozyskiwanie informacji, ocenę sytuacji, podejmowanie decyzji, aż do bezpośredniej interwencji, oceny skutków działania i ewentualne wprowadzanie działań korekcyjnych. Sekwencja ta wykazuje wielopoziomową i wieloczynnikową strukturę, która może być przedstawiona w formie grafu uporządkowań strukturalnych z uwzględnieniem tzw. zasady uzgodnienia skal. Omawia się koordynację działania zespołu. Przedstawia się metody badania zjawiska błędu człowieka (zespołu ludzkiego), wymieniając bezpośrednią obserwację, analizę post factum, korzystanie z systemu samozgłaszania uchybień i błędów oraz niektóre metody laboratoryjne, z użyciem symulacji. Omawia się środki służące eliminacji błędu człowieka lub chociażby ograniczaniu jego skutków. Na koniec zarysowano pewne nowe podejścia do postrzegania i zrozumienia genezy błędu człowieka, określane jako „New View”
i trudności powodowane przez efekt określany jako „hindside bias”.
JAK POPRAWIĆ BEZPIECZEŃSTWO PACJENTA W SZPITALU?
Rafał Niżankowski
Collegium Medicum Uniwersytetu Jagiellońskiego, Katedra Chorób Wewnętrznych
Wielu niezbyt ciężko chorych chce dostać się do szpitala. Inni będąc w nim bronią się przed wypisaniem. Z jednych i drugich bije wiara, iż szpital jest najbezpieczniejszym miejscem, w jakim mogą się leczyć. Powszechna jest nieświadomość zagrożeń, jakie stwarza to miejsce swoim podopiecznym. Tylko od czasu do czasu dramatyczne relacje z nieoczekiwanych, nieprawdopodobnych zdarzeń
w jakimś polskim szpitalu krzyczą ze szpalt bulwarowej prasy. Odzywają się też wtedy różne organizacje pożytku niewielkiego, piętnujące wszelkie możliwe przywary personelu tegoż szpitala. Wtórują im rozsierdzeni dziennikarze żądający surowych kar w nadziei, iż represje im sroższe, tym skuteczniejsze.
Żyjemy w społeczeństwie, w którym nawet sfery intelektualne, ba gorzej – gremia akademickie opierają swoje stanowiska na dociekaniach spekulatywnych, a nie na empirii. Większości społeczeństwa podpowiada spekulacja myślowa – jeżeli pacjentowi w dobie wspaniałych osiągnięć medycyny przytrafiło się coś niedobrego, to musi być tego przyczyna w postaci czyjejś winy. Należy zatem zidentyfikować tę winę i ustalić, kto zawinił. Logiczną konsekwencją pogoni za winą jest kara. Łatwo można dywagować, iż im większy będzie lęk przed karą, tym w przyszłości lekarze, pielęgniarki
i inni profesjonaliści medyczni będą dokładali większego wysiłku aby uniknąć podobnych błędów.
Tyle logiczne z pozoru rozumowanie. A empiria, czyli doświadczenie? Ono wyraźnie wskazuje, iż pomimo karania nie odnosimy sukcesów w zakresie poprawy bezpieczeństwa pacjenta. Zwolennicy dominującej postawy spekulują dalej – widocznie za słabo karzemy. Tymczasem już dawno badania wykazały, iż w ponad 90% przypadków błędów wina leży po stronie wad w planowaniu, organizacji
lub funkcjonowaniu procesów składających się na jakiś system produkcji lub świadczenia usług,
a tylko w kilku procentach winne są osoby uczestniczące w tych procesach. Może więc powinniśmy koncentrować się na korektach, eliminowaniu błędów w systemie a nie na eliminowaniu ludzi? Dla skutecznej poprawy konieczne jest dobre zrozumienie, na czym polega i od czego zależy wystąpienie zdarzenia niepożądanego. Aby uchwycić zależności, potrzeba dogłębnej analizy szeregu podobnych, zbliżonych zdarzeń, ale wcześniej trzeba się o nich dowiedzieć. Tymczasem dowiadujemy się jedynie
o niektórych, najdrastyczniejszych, których nie da się już ukryć. Jest to czubek góry lodowej, zdecydowana większość jest skrzętnie przemilczana. Dla wartościowej analizy potrzeba też życzliwej współpracy osób zaangażowanych. Jak to zrobić, gdy prawo nakazuje zgłaszać organom ścigania każdy przypadek, w którym na skutek błędu dochodzi do uszczerbku na zdrowiu.
Odpowiedzi dostarcza inna dziedzina, w której błędy kończą się tragicznie – awiacja. W niej, dzięki zmianom paradygmatów reagowania na katastrofy i inne zdarzenia niepożądane w ciągu ostatnich 40 lat uzyskano niebywałą poprawę bezpieczeństwa lotów. Podstawą nowego skutecznego podejścia stało się odejście od tzw. „kultury obwiniania” na rzecz „kultury uczenia się”. W miejsce ustalania winnych wprowadzono zasadę bezpiecznego dla uczestników wyjaśniania mechanizmów
i przyczyn niechcianych, niedobrych zdarzeń, a także formułowania wniosków, mających na celu uniknięcie podobnych zdarzeń w przyszłości.
Wzięcie przykładu z awiacji oznaczałoby potrzebę 1) takiej zmiany prawa polskiego, aby osoby wiedzące o zdarzeniu nie bały się tego faktu zgłosić, ani brać udziału w jego analizie, 2) posiadania instytucji zbierającej zgłoszenia i profesjonalnie je analizującej, takiej jak np. Centrum Monitorowania Jakości i 3) respektowania przez szpitale rekomendacji mających zapobiegać analogicznym zdarzeniom w przyszłości. Taką drogę wykonały już z dobrym skutkiem niektóre kraje Unii Europejskiej.
W szczególności powinniśmy uczyć się i adaptować do naszych warunków legislacyjne i organizacyjne rozwiązania duńskie.
BŁĘDY MEDYCZNE W POSTĘPOWANIU W PRZEDMIOCIE ODPOWIEDZIALNOŚCI ZAWODOWEJ
Jolanta Orłowska-Heitzman
Naczelna Izba Lekarska, Naczelny Rzecznik Odpowiedzialności Zawodowej
Odpowiedzialność zawodowa jest jednym z czterech rodzajów odpowiedzialności, jakiej podlega lekarz (poza odpowiedzialnością karną, cywilną i dyscyplinarną).
Sprawy odpowiedzialności zawodowej regulują następujące akty prawne: ustawa o izbach lekarskich z 1989 r., rozporządzenie Ministra Zdrowia i Opieki Społecznej dotyczące postępowania w przedmiocie odpowiedzialności zawodowej lekarzy z 1990 r. oraz kodeks postępowania karnego, do którego przepisów można się odwołać w przypadku, gdy wcześniej wymienione akty prawne nie regulują pewnych kwestii.
Postępowanie w przedmiocie odpowiedzialności zawodowej składa się z trzech etapów – postępowania wyjaśniającego prowadzonego przez rzecznika odpowiedzialności zawodowej, postępowania przed sądem lekarskim oraz postępowania wykonawczego, które prowadzi okręgowa rada lekarska. Lekarz podlega odpowiedzialności zawodowej za naruszenie ustaw regulujących wykonywanie zawodu, za postępowanie sprzeczne z zasadami etyki i deontologii zawodowej, za postępowanie naruszające godność zawodu oraz za naruszenie uchwał organów izb lekarskich.
Wielokrotnie w trakcie postępowania używane jest słowo BŁĄD. Po zapoznaniu się z definicją błędu, należy zawsze rozważyć, czy rozpatrywana skarga dotyczy błędu medycznego, czy też jest to przedstawienie zdarzeń niepożądanych, które mogą wystąpić w trakcie postępowania lekarskiego lub czy są to powikłania, z jakimi też możemy mieć do czynienia, o możliwości wystąpienia których pacjent nie był wcześniej informowany, albo nie zrozumiał tłumaczenia lekarza.
Błąd medyczny jest bardzo trudno jednoznacznie zdefiniować. Bezsprzecznie w zakres błędów medycznych wchodzą błędy popełnione w trakcie diagnostyki czy też zastosowanej terapii, czyli błędy diagnostyczne i terapeutyczne, ale błędy techniczne i organizacyjne nie są popełniane przez lekarzy
i sądzę, że w tym zakresie odpowiedzialność leży po stronie innych pracowników, nie zawsze zawodów medycznych. W postępowaniach sprawy dotyczące szeroko rozumianego pojęcia tzw. błędu lekarskiego dotyczą prawie 70% skarg.
ASPEKTY ERGONOMICZNE W PROJEKTOWANIU FUNKCJONALNO-PRZESTRZENNYM SZPITALI
Jacek Orłowski, Andrzej Walkowski, Maciej Złowodzki
Politechnika Krakowska, Instytut Projektowania Architektonicznego
Liczbę aktualnie działających szpitali w Polsce szacuje się na ponad 570. Mimo że projektowanie, realizacja i wyposażenie szpitali jest określone szeregiem aktów prawnych, permanentne problemy finansowe publicznej służby zdrowia powodują, że nasze szpitale odbiegają od stanu pożądanego i standardu krajów wysoko rozwiniętych. Wieloletnia praktyka w projektowaniu i realizacji pozwala na sformułowanie szeregu uwag o najczęściej występujących nieprawidłowościach. Usystematyzowano je w trzech grupach zagadnień: wewnętrzne układy komunikacyjne szpitali; jednostki składowe szpitali; wyposażenie i wykończenie materiałowe pomieszczeń.
Należy podkreślić, że współczesne szpitalnictwo dokonało w ostatnich dekadach kolosalnego kroku naprzód, zarówno w zakresie wyposażenia, technologii medycznych, jak i procedur. Ten postęp jest kosztowny. Szacuje się, że w realizacji nowych obiektów jedno łóżko szpitalne kosztuje około 1 miliona złotych. Najczęstsze odstępstwa od sytuacji właściwej w naszych szpitalach, to:
- opóźnienia w remontach, modernizacjach i przebudowach obiektów i wynikające stąd działanie w warunkach, które można określić jako „z minionej epoki”;
- niższe niż zalecane standardy powierzchniowe, zbyt ciasne pomieszczenia, nadmierne zagęszczenie pacjentów i niedostatki w zakresie urządzeń sanitarnych;
- cząstkowe rozbudowy, nadbudowy i przekształcenia, często o charakterze prowizorek trwających w rzeczywistości latami, które dają układy niewłaściwe funkcjonalnie i eksploatacyjnie;
- wydłużanie dróg dojść, zdecydowanie za długie korytarze łączące pomieszczenia, które powinny być blisko siebie, by nie dopuszczać do śmiertelnych zejść w trakcie przewożenia pacjentów;
- krzyżowanie, a czasem pokrywanie się dróg poszczególnych ruchów, które powinny przebiegać możliwie bezkolizyjnie, co wiąże się ze wzrostem ryzyka infekcji i zakażeń wewnątrzszpitalnych;
- niedocenianie i niedoinwestowanie oddziałów rehabilitacyjnych, wprawdzie nie odpowiedzialnych bezpośrednio za wyniki leczenia szpitalnego, natomiast bardzo istotnych dla pooperacyjnego powrotu do zdrowia, sprawności i eliminacji dysfunkcji;
- czynienie oszczędności przez wyłączanie klimatyzacji i wentylacji mechanicznej, najczęściej występujące w kuchniach, pralniach i oddziałach rehabilitacyjnych, a także brak właściwej konserwacji urządzeń sztucznego klimatu, niewymienianie filtrów powietrznych.
Wdrożenie nowoczesnych ujęć organizacyjno-przestrzennych oraz właściwych standardów, rozwiązań i materiałów wpływa na sprawność działania szpitala, jego efektywność, bezpieczeństwo pacjentów i personelu, a także na komfort chorych w szpitalu i pracy załogi. Lepsze warunki pracy, zminimalizowany wysiłek i czas poszczególnych czynności, unikanie obciążających i stresujących zdarzeń i sytuacji niepożądanych to większa wydajność, mniejsze zmęczenie, a w konsekwencji
i zmniejszenie ryzyka popełnienia błędu przez kadrę. Jest to szczególnie istotne w nowych warunkach działania służby zdrowia, a więc wzrostu masowości, ilości świadczeń, skracania czasu pobytu chorego w szpitalu i znacznego rozbudowania ilości i jakości badań i analiz. Im dalej idące odstępstwa od nowoczesnych rozwiązań i standardów, tym prawdopodobieństwo sytuacji niewłaściwej jest większe.
Przedstawiono dwa pozytywne przykłady realizacji szpitalnych w Krakowie. Są to:
- kompleksowa modernizacja i rozbudowa zespołu budynków Szpitala im. Gabriela Narutowicza, ukończona w roku 1999;
- przebudowa i modernizacja oddziału chirurgii szpitala aresztu śledczego w Krakowie, ukończona w roku 2005.
Przykłady te są wymowną ilustracją możliwości dokonań w warunkach polskich, mimo ograniczeń finansowych i utrudnień administracyjno-proceduralnych.
MAKROERGONOMICZNE PRZESŁANKI BŁĘDÓW W PROCESACH LECZENIA ZINSTYTUCJONALIZOWANEGO
Leszek Pacholski
Politechnika Poznańska
Przedmiotem opracowania jest system złożony z dwóch komponentów: zorganizowanej społeczności tworzącej instytucję medyczną oraz procesualnie i zasobowo traktowanego subsystemu technicznego. Podstawę harmonijnego, efektywnego i skutecznego funkcjonowania tego systemu stanowi racjonalne gospodarowanie specyficznym powiązaniem zasobów wiedzy medycznej
i menedżerskiej.
Założenie powyższe, w kontekście przedstawionych definicji błędu medycznego przyjęto za punkt wyjścia makroergonomicznej analizy następujących czterech przesłanek potencjalnych błędów
w procesach leczenia zinstytucjonalizowanego:
a) wiedzy medycznej,
b) procesów zapobiegania, rozpoznawania i leczenia chorób,
c) uwarunkowań strategicznych i strukturalnych oraz tożsamościowych instytucji medycznej,
d) dominującego modelu realizacji procesów decyzyjnych.
W podsumowaniu poglądowo zaprezentowano model powiązań w obrębie wymienionych wyżej przesłanek makroergonomicznego systemu instytucji medycznej.
BŁĄD MEDYCZNY WARUNKOWANY ERGONOMICZNIE
Janusz Pokorski
Uniwersytet Jagielloński, Collegium Medicum
Komitet Ergonomii przy Prezydium Polskiej Akademii Nauk
Istniejące definicje błędu medycznego i zdarzenia niepożądanego różnią się nieraz znacznie. Dlatego też autor proponuje własne definicje, dodając definicję błędu medycznego uwarunkowanego czynnikami ergonomicznymi.
|
Zdarzenie niepożądane to szkoda wywołana w trakcie lub w wyniku leczenia, nie związana z naturalnym procesem choroby lub stanem zdrowia pacjenta (Joint Commission on Accreditation of Health Care Organizations, USA) |
|
Błąd medyczny jest to przesłanka do zaistnienia zdarzenia niepożądanego w systemie opieki zdrowotnej (Pokorski 2008) |
|
Błąd medyczny uwarunkowany czynnikami ergonomicznymi to przesłanka do zaistnienia zdarzenia niepożądanego w systemie opieki zdrowotnej wynikająca z niedoskonałości ergonomicznej jakiegokolwiek ogniwa systemu (Pokorski 2008) |
Definicja błędu medycznego warunkowanego ergonomicznie (BWE), z przyczyn pragmatycznych obejmuje również okoliczności występujące poza systemem ochrony zdrowia w rozumieniu ścisłym, mogące jednak mieć istotne, a nieraz tragiczne konsekwencje. Takie sformułowanie zwraca uwagę na możliwość popełnienia istotnych dla pacjenta błędów, i to nie tylko przez lekarza czy pielęgniarkę, lecz, czego zwykle nikt nie jest świadom – przez wytwórcę leków, aparatury i sprzętu medycznego, projektanta interfejsów, oprogramowania, procedur, obiektów służby zdrowia i in. Zdarzenia niepożądane mogą wynikać z używania różnych jednostek miar, zbyt podobnych nazw, czy choćby z powodu nieoznakowania pacjenta przy przyjęciu lub nieoznakowania strony zabiegu. Błędy, w większości ukryte (latent errors), zwykle kompensowane są przez personel wysoką ostrożnością cechującą nawet rutynowe działania służby zdrowia (sic!) – dochodzą jednak do głosu szczególnie w sytuacjach koincydencji kilku czynników, np. ostry dyżur + pora nocna + presja czasowa + sytuacja konfliktowa. Taka koincydencja nie jest jednak konieczna dla zaistnienia zdarzenia niepożądanego błędami tymi warunkowanego. Może się to stać, np.: w domu pacjenta oznaczającego sobie glikemię aparatem „Three Steps” wymagającym nie trzech, ale 52 operacji wykonanych poprawnie w odpowiedniej kolejności (jest to ostrzeżenie dla osób decydujących o zakupach sprzętu!). Rozwiązanie powyższych problemów wymaga stworzenia szerokiej platformy porozumienia profesjonalistów, organizatorów i menedżerów służby zdrowia, ergonomistów, projektantów, wytwórców zaopatrujących system opieki zdrowotnej (współpraca interdyscyplinarna). Konieczne wydaje się pogłębienie wiedzy menedżerów służby zdrowia w zakresie ergonomii, uświadomienie decydentów oraz wprowadzenie zagadnień ergonomicznych do standardów akredytacyjnych. Ponadto dla identyfikacji najważniejszych kierunków interwencji ergonomicznej konieczne jest wypracowanie akceptowalnych przez środowisko medyczne form zgłaszania zdarzeń niepożądanych i błędów medycznych, bez zagrożenia utratą pracy czy dobrego imienia.
Pamiętajmy, że dzięki wprowadzeniu zasad ergonomii i nierepresyjnym zasadom zgłaszania błędów zaistniałych i potencjalnych, niezawodność i bezpieczeństwo w lotnictwie i kosmonautyce osiągnęły poziom przekraczający o kilka rzędów wielkości bezpieczeństwo w systemie opieki zdrowotnej.
Odpowiedzialność cywilna zakładu opieki zdrowotnej za szkody wyrządzone w trakcie leczenia – rozwój ergonomii a ewolucja doktryny prawnej i orzecznictwa sądowego
Stefan Poździoch
Collegium Medicum Uniwersytetu Jagiellońskiego, Instytut Zdrowia Publicznego
Od kilkudziesięciu lat coraz częściej podmiotem odpowiedzialności cywilnej za szkody wyrządzone w trakcie leczenia jest zakład opieki zdrowotnej, a nie lekarz i osoby wykonujące inne zawody medyczne (główne i pomocnicze). Przyczyny tego zjawiska są różnorodnej natury. Przebieg leczenia i ostateczny jego wynik zależy bowiem od jakości funkcjonowania zakładu opieki zdrowotnej jako całości, na którą składają się dziesiątki czynników – personalnych, organizacyjnych i technicznych (materialnych). W przypadku leczenia szpitalnego (zamkniętego) zwykle identyfikacja rzeczywistego sprawcy zaniedbania jest bardzo utrudniona, a w niektórych przypadkach okazuje się wręcz niemożliwa. Najistotniejszą kwestią z punktu widzenia interesu pacjenta jest o wiele większa możliwość wyegzekwowania roszczenia z tytułu doznanej w trakcie leczenia szkody nie od lekarza lub pielęgniarki, bądź innego pracownika, ale od szpitala, w którym do niej doszło. Tak więc zakłady opieki zdrowotnej stały się głównymi podmiotami odpowiedzialności za niepowodzenie w leczeniu, niezależnie od tego czy było ono spowodowane błędem diagnostycznym, terapeutycznym, technicznym czy też organizacyjnym. Wątpliwości mogą się nasuwać, gdy chodzi o podstawę prawną tej odpowiedzialności. W tym względzie tak w doktrynie, jak i w orzecznictwie sądowym zaznaczyła się na przestrzeni kilku dziesiątek lat bardzo znacząca ewolucja i - jak można zasadnie twierdzić - pod znaczącym wpływem rozwoju ergonomii
i wielu innych dyscyplin, a zwłaszcza nauk o organizacji i zarządzaniu. W ostatnich kilkunastu latach
w wielu krajach widoczne są także wyraźne tendencje na gruncie prawa cywilnego do coraz dalej idącej ochrony poszkodowanego pacjenta, tak jego interesów majątkowych jak i dóbr osobistych, Szkody te powodowane są obecnie coraz częściej przez zaniedbania i błędy natury technicznej i organizacyjnej,
a więc często wbrew elementarnym zasadom ergonomii i bezpieczeństwa, wypracowanym i uznanym już od wielu lat.
Ożywienie tematyki odpowiedzialności cywilnej zakładów opieki zdrowotnej w Polsce wzrosło wraz z usamodzielnieniem i upodmiotowieniem ich w 1999 roku. Równocześnie wraz z przywróceniem sektora prywatnego w systemie ochrony zdrowia w Polsce nastąpiła wyraźna kategoryzacja odpowiedzialności według kryterium własnościowego. Placówki publiczne w zasadzie ponoszą odpowiedzialność deliktową, z tytułu czynu niedozwolonego (na zasadzie winy lub słuszności), zaś niepubliczne zakłady kontraktową, z tytułu niewykonania lub nienależytego wykonania umowy
o świadczenia zdrowotne (na zasadzie winy).
Z punktu widzenia stałej poprawy jakości opieki zdrowotnej, tak w poszczególnych zakładach, jak i w całościowo rozpatrywanym systemie ochrony zdrowia szczególnie przydatne okazują się rozwiązania ergonomiczne i sprawdzone poza nim już wiele lat temu zasady ergonomii. Zasady te,
jak się wydaje, legły u podstaw rozbudowywanej na gruncie nauk o zarządzaniu specjalistycznej dziedziny, jaką jest zarządzanie jakością. Można zasadnie twierdzić, że wpływały one znacząco na kształt i ewolucję orzecznictwa sądowego, Teza ta zostanie rozwinięta szczegółowo w niniejszym referacie. Problem poprawy jakości opieki zdrowotnej postrzeżony został z górą 100 lat temu przez Amerykańskie Towarzystwo Chirurgów (w 1901 roku). Podjęta przed kilkudziesięciu laty dyskusja na ten temat przyczyniła się w znaczącym stopniu do wypracowania instrumentów prawnych, które miały na celu wzmacniać i poprawiać jakość opieki zdrowotnej z uwzględnieniem różnorodnych jej aspektów. Wypracowane w innych dziedzinach życia gospodarczego i społecznego (obrona narodowa, przemysł, administracja publiczna państwa) ergonomiczne narzędzia analizy systemowej przeniknęły również do systemu ochrony zdrowia. W efekcie tego w wielu krajach przyjęte zostały ustawy o akredytacji (obowiązkowej lub dobrowolnej) szpitali i innych zakładów opieki zdrowotnej i uzyskiwanie przez nich certyfikatów jakości.
NOWE PODEJŚCIE DO ODPOWIEDZIALNOŚCI ZA SZKODY DOZNANE PODCZAS POSTĘPOWANIA MEDYCZNEGO
Konstanty Radziwiłł
Prezes Naczelnej Rady Lekarskiej
Skuteczność nowoczesnych metod diagnostyki i terapii jest tak imponująca, że w społeczeństwie narasta przekonanie, iż każdy pojawiający się uszczerbek na zdrowiu, a tym bardziej każda śmierć pacjenta pozostającego pod opieką medyczną musi wynikać z czyjegoś błędu. Mimo że opieka medyczna nigdy nie była tak skuteczna i bezpieczna, coraz częściej mówi się o ogromnej liczbie błędów popełnianych podczas udzielania świadczeń zdrowotnych. Są wśród nich pomyłki popełniane przez fachowych pracowników medycznych, ale częściej niedoskonałości organizacyjne. Ogromna większość z nich nie wpływa istotnie na bezpieczeństwo pacjentów, jednak część skutkuje poważnymi powikłaniami zdrowotnymi, a nawet śmiercią pacjenta.
Coraz większym cieniem na systemach ochrony zdrowia kładą się wydatki na odszkodowania wynikające z odpowiedzialności cywilnej za szkody wyrządzone w związku z opieką medyczną, konieczności wykupywania coraz droższych polis ubezpieczeniowych, utrzymywania kosztownej obsługi prawnej oraz wprowadzania kosztownej „medycyny defensywnej” i rosnącej wrogości między pracownikami medycznymi a pacjentami.
W drugiej połowie XX wieku w wielu krajach zaczęto myśleć o takich rozwiązaniach, które pomogłyby w ograniczeniu tego zjawiska. Pierwowzorem w tym zakresie stały się rozwiązania oddzielające prawo do odszkodowania od udowodnienia czyjejś winy, wprowadzone do systemów zabezpieczeń w razie wypadku przy pracy.
Zalety pozasądowego systemu rekompensat za szkody zdrowotne bez konieczności dowodzenia winy personelu medycznego są liczne. Poszkodowani pacjenci otrzymują szybko odszkodowanie i pomoc. Unika się kosztownego, długotrwałego i budzącego często złe emocje po obu stronach konfliktu procesu sądowego. W efekcie liczba oskarżeń lekarzy spada gwałtownie. Dodatkowym skutkiem, jest lepsza zgłaszalność niepożądanych zdarzeń medycznych oraz większa otwartość na wprowadzanie nowoczesnych rozwiązań w zakresie zarządzania i poprawy jakości w placówkach opieki zdrowotnej. Są dowody na to, że zastąpienie ścigania błędów i zaniedbań kooperatywnym poszukiwaniem sposobów poprawy procedur i zapobiegania błędom z jednoczesnym rekompensowaniem szkód bez konieczności dowiedzenia winy, przynosi poprawę skuteczności i bezpieczeństwa postępowania medycznego.
Samorząd lekarski i organizacje pacjenckie w Polsce zabiegają o rozpoczęcie także w Polsce przygotowań do wprowadzenia takiego rozwiązania. Może to sprzyjać bardziej racjonalnemu wydawaniu środków przeznaczonych na ochronę zdrowia, większemu bezpieczeństwu udzielanych świadczeń zdrowotnych, szybszemu (i łatwiejszemu) dochodzeniu poszkodowanych pacjentów do uzyskania rekompensat oraz poprawie relacji lekarz-pacjent i wizerunku pracowników medycznych. Przygotowanie i realizacja takiego projektu wymaga jednak odwagi polityków rządzących.
ERGONOMIA I poziom użyteczności – NOWE problemy z pogranicza zarządzania ryzykiem i bezpieczeństwa pacjenta
Francesco Ranzani
Gestione Rischio Clinico e Sicurezza del Paziente (Centrum Zarządzania Ryzykiem Klinicznym),
region Toskania, Florencja, Włochy
Według raportu Instytutu Medycyny pt. „Błądzenie jest rzeczą ludzką – budowanie bezpieczniejszego systemu zdrowotnego”, opublikowanego w listopadzie 1999 r., szacuje się, że aż
98 000 osób rocznie umiera w szpitalach w wyniku błędów medycznych. Liczba ta jest większa od rocznej liczby zgonów w następstwie wypadków samochodowych, raka piersi czy AIDS. Mimo że wiele z tych błędów nie ma związku z przyrządami medycznymi, niektóre są bezpośrednio lub pośrednio związane z użyciem tych przyrządów. NPSA (Narodowa Agencja ds. Bezpieczeństwa Pacjentów) podaje, że sprzęt związany jest z 3% doniesień.
Rozmiar problemu jest w sposób oczywisty zaniżony, ponieważ użytkownicy zazwyczaj winią siebie, nie szukając rzeczywistych przyczyn prowadzących do błędów. Trudność w stosowaniu przyrządu medycznego odbierana jest przez klinicystę jako problem, do samodzielnego rozwiązania,
a nie problem tkwiący w samym przyrządzie. Te trudności powodują, że szczególnie starsi pracownicy czują niechęć wobec zastosowań technologicznych, a na dłuższą metę – jako konsekwencja stopniowego wzrostu poziomu urządzeń technologicznych – mogą przynosić skutki przeciwne do zamierzonych, budując nieprzenikalną barierę wobec zmian technologicznych, co może powodować dalsze utrudnienia w procesie wprowadzania innowacji.
Wprowadzanie nowych rozwiązań technologicznych w opiece zdrowotnej nie powinno stanowić części procesu determinizmu technologicznego (technologia za wszelką cenę!), a proces odpowiednio zaplanowany w czasie, o właściwie opracowanym stopniu wdrożenia dostosowanym do poziomu możliwości przyjęcia tych rozwiązań przez operatorów.
Co więcej, rozumienie szkolenia jako możliwego wyjścia z problemu może okazać się krótkowzroczne, gdyż – mimo że mogłoby przyczynić się do kontrolowania problemu – źródło kluczowej trudności nie zniknie.
Należy pamiętać, że technologia może wspomóc operatorów, jednak może również działać na ich niekorzyść. Operatorzy powinni dostrzec wartości użytkowe maszyn, a nie postrzegać je jako zło konieczne. Maszyny powinny dopełniać i usprawniać pracę operatorów, dając im większą pewność
i w konsekwencji zmniejszać poziom stresu.
Ergonomia, a szczególnie nauka o użyteczności, korzystają z technik i metod analizy, które podkreślają problemy związane z czynnikiem ludzkim i kwestie krytyczne związane z zastosowaniem sprzętu przez osoby zatrudnione w opiece medycznej.
Nadal panuje era, w której projektowanie sprzętu skupia się wyłącznie na leczeniu choroby,
a nie na profilaktyce błędów medycznych.
Sprzęt nie tylko powinien być wydajny, ale łatwy i intuicyjny w użyciu, co umożliwi skrócenie czasu wykonywanych działań i czasu nauki (szkolenie, zapoznanie się z instrukcją obsługi), ograniczy liczbę błędów i czas przyzwyczajania się do sprzętu, równocześnie zwiększając poziom satysfakcji
i jakości pracy także dzięki zmniejszeniu poziomu zmęczenia i stresu.
Od 2003 roku pracą nad tym problemem zajmuje się wielodyscyplinarna grupa badawcza z Centrum Zarządzania Ryzykiem Klinicznym w regionie Toskanii złożona z klinicystów, socjologów, osób z tytułem doktora z dziedziny nauki o komunikacji oraz projektantów.
Grupa ta stosuje wspomniane wyżej strategie poprzez:
• wprowadzanie systemów raportowania o przypadkach,
• wprowadzanie podejścia prawdziwie wielodyscyplinarnego,
• zastosowanie wymogów ergonomicznych w strategiach zakupowych.
ORGANIZACJA PRACY ZESPOŁÓW PIELĘGNIARSKICH A RYZYKO BŁĘDU MEDYCZNEGO
Grażyna Rogala-Pawelczyk, Anna Ksykiewicz-Dorota
Uniwersytet Medyczny w Lublinie, Katedra i Zakład Zarządzania w Pielęgniarstwie
Błąd medyczny na stanowisku pracy pielęgniarki może być spowodowany m.in. przez niewłaściwą organizację pracy zespołu pielęgniarskiego. Należy tu wymienić zarówno organizację procesu pracy, przydział zadań, uprawnień i określenie odpowiedzialności, przebieg działań pielęgniarskich jak i liczbę pacjentów wyposażenie stanowiska pracy i czas trwania zmiany roboczej.
Celem pracy było uzyskanie odpowiedzi na pytanie, jakie elementy związane z organizacją pracy mają wpływ na odczucie zagrożenia wystąpieniem błędu w sztuce czy zdarzenia niepożądanego na pielęgniarskim stanowisku pracy. Badaniem objęto 200 pielęgniarek odcinkowych, 50 pielęgniarek oddziałowych oraz 50 lekarzy, zastosowano 3 kwestionariusze ankiet. Uwzględnione zmienne to: wiek, staż i miejsce pracy, zajmowane stanowisko, wykształcenie.
Z przeprowadzonych badań wynika że:
1. Niewłaściwa organizacja pracy zespołów pielęgniarskich może być w opinii badanych przyczyną błędów w sztuce i zdarzeń niepożądanych;
2. Niewłaściwa organizacja pracy przejawia się w: niedoborach rzeczowych, niedoborach obsad pielęgniarskich, nieprecyzyjnie określonych zakresach zadań uprawnień i odpowiedzialności, brakach w dokumentowaniu działań, złej organizacji czasu pracy i długości zmiany roboczej, nieumiejętnym zarządzaniu zespołami przez kadrę kierowniczą, zaburzeniach realizacji funkcji kierowniczych;
3. Niewłaściwa organizacja pracy stanowi przyczynę zmęczenia pracą i obniżenia jakości opieki pielęgniarskiej;
4. Niewłaściwa organizacja pracy powoduje obawę popełnienia błędu w pracy, co jest w opinii badanych jednym z czynników skłaniających pielęgniarki do zmiany pracy;
5. Długotrwałe ryzyko popełnienia błędu w pracy stanowi jedną z przyczyn powstawania zespołu wypalenia zawodowego u pielęgniarek
.
WPŁYW HAŁASU EMITOWANEGO PRZEZ INSTALACJE KLIMATYZACYJNE I APARATURĘ MEDYCZNĄ NA POROZUMIEWANIE SIĘ MOWĄ JAKO POTENCJALNE ŹRÓDŁO BŁĘDU MEDYCZNEGO W SALACH OPERACYJNYCH
Piotr Szłapa1, Ewa Kułagowska2, Jerzy Maciejczyk3
1 Instytut Medycyny Pracy i Zdrowia Środowiskowego w Sosnowcu, Zakład Szkodliwości Fizycznych
2 Instytut Medycyny Pracy i Zdrowia Środowiskowego w Sosnowcu, Zakład Fizjologii Pracy i Ergonomii
3 JM. Jerzy Maciejczyk Wibroakustyka polska MDL
Wstęp: Prawidłowość odbioru informacji i poleceń przekazywanych dźwiękami mowy stanowi jeden z warunków decydujących o skuteczności działania zespołu operacyjnego wykonującego skomplikowane procedury medyczne. Wszelkie zakłócenia procesu porozumiewania się mową mogą powodować podjęcie błędnej decyzji, błędnej czynności bądź też wywoływać dyskomfort psychiczny obniżający sprawność w wykonywaniu właściwych czynności (ponadto dyskomfort ten może także stanowić pośrednio przyczynę wypadków takich jak skaleczenia, zakłucia itp.). Tym samym zakłócenie procesu prawidłowego odbioru sygnałów mowy jest potencjalnym źródłem ryzyka błędu medycznego, jaki może wystąpić w trakcie operacji. Jednym z czynników mogących zakłócać odbiór mowy w salach operacyjnych jest hałas, emitowany przez znajdujące się w tych pomieszczeniach instalacje i urządzenia techniczne. Celem niniejszej pracy było dokonanie oceny klimatu akustycznego, występującego w wybranych salach operacyjnych, w aspekcie możliwości zakłócania odbioru sygnałów mowy oraz próba odpowiedzi na pytanie czy stanowi on istotne źródło ryzyka błędu medycznego. Ocenę przeprowadzono oparciu o miary i pojęcia zdefiniowane w normie PN –EN ISO 9921 „Ergonomia. Ocena porozumiewania się mową”
Materiał i metoda: Materiał badawczy stanowiły wyniki pomiarów poziomów ciśnienia akustycznego LA oraz poziomów ciśnienia akustycznego Lfi w 1/3 oktawowych pasmach widma o częstotliwościach środkowych fi = 500 Hz, 1 kHz,2 kHz, 4 kHz hałasu emitowanego przez instalacje klimatyzacyjne, ssaki, urządzenia anestezjologiczne w 12 salach operacyjnych różnych specjalności operacyjnych zlokalizowanych w dwóch szpitalach na terenie woj. śląskiego, jak również wyniki wykonanych „in situ” obserwacji dotyczących wyposażenia badanych pomieszczeń.
W oparciu o wymienione wyżej wyniki obliczono wartości poziomów interferencji mowy SIL stanowiących zgodnie z normą PN – EN ISO 9921 obiektywną miarę jakości odbioru mowy, jak również dokonano symulacji efektu Lombarda, jaki może występować w trakcie porozumiewania się mową podczas wykonywania procedur operacyjnych.
Wyniki: Wyniki obliczeń poziomów SIL wskazują, że w większości przypadków jakość odbioru sygnałów mowy w hałasie emitowanym przez instalację klimatyzacyjną i aparaturę medyczną w badanych salach operacyjnych klasyfikuje się do grup „poor / słaby” lub „bad / zły”. Analiza wyników pomiary poziomu ciśnienia akustycznego LA hałasu emitowanego przez wyżej wymienione źródła odniesionych do modelu efektu Lombarda wykazała, że hałas ten może wymuszać podniesienie poziomu głośności mowy z obszaru „mowa głosem normalnym” do obszarów „mowa głosem podniesionym” i „mowa głośna”.
Wnioski: Hałas emitowany przez instalację klimatyzacyjną i aparaturę medyczną w badanych salach operacyjnych stanowi potencjalne źródło błędu medycznego.
BŁĄD MEDYCZNY BIEGŁEGO SĄDOWEGO
Ryszard Szozda, Jacek Kozakiewicz
Komisja Zdrowia Publicznego Śląskiej Izby Lekarskiej w Katowicach
Lekarz biegły sądowy – tak jak każdy lekarz – może popełnić błąd. Może on być zamierzony (czy to błąd?) lub niezamierzony. W tym drugim przypadku może być to spowodowane różnymi przyczynami. Zakładając, że biegły dysponuje wiedzą „specjalną”, autorzy nie analizują problemu „braku wiedzy”. W przypadku niezapoznania się z najnowszym piśmiennictwem lub nadmiernego zaufania biegłego do własnej wiedzy – może dojść do błędu. Kolejnym problemem są dane dotyczące sprawy, zawarte w aktach. Biegły może opierać się na danych zebranych w aktach. Jeżeli są one niepełne – może popełnić błąd w ocenie. Niezwrócenie się do Sądu o uzupełnienie materiału jest samo w sobie błędem i także może nim skutkować. W przypadku badania osoby, której opinia dotyczy – błąd może być spowodowany albo niedostrzeżeniem istotnych zmian, albo symulacją bądź agrawacją badanej osoby i niedostrzeżeniem tego. Wreszcie dokumentacja medyczna może być prowadzona niestarannie – wtedy może dojść do niedostrzeżenia istotnych problemów lub nadinterpretacji – kiedy biegłemu wydaje się, że widzi coś, czego nie ma lub nie widzi czegoś, co jest. Dokumentacja ta może także być zafałszowana – mamy wtedy do czynienia z tym samym problemem. Kolejną przyczyną jest oparcie się głównie o wywiad zebrany od osoby badanej z pominięciem stanu faktycznego, wynikającego
z dokumentacji.
Biegły winien posiadać także określone wiadomości z dziedziny ergonomii, bowiem ich brak może doprowadzić do popełnienia błędu w odniesieniu na przykład do oceny zdolności do pracy, czy to w sprawie ubezpieczeniowej, czy innej odszkodowawczej. To wszystko może skutkować wydaniem
z gruntu błędnej opinii, której treść może przesądzać o takim a nie innym zakończeniu sporu. Problem ten nie doczekał się jednoznacznej analizy i zdaniem autorów wymaga przedstawienia, stąd niniejsza praca.
ERGONOMICZNE ZASADY PROJEKTOWANIA INTERFEJSÓW APARATÓW FIZYKOTERAPEUTYCZNYCH
Agnieszka Tobys, Edwin Tytyk
Politechnika Poznańska, Instytut Inżynierii Zarządzania
Aparaty fizykoterapeutyczne wymagają szczególnego podejścia projektantów. Błąd operatora urządzenia niesie ze sobą poważne konsekwencje. Nieprawidłowo wykonany zabieg może zagrażać życiu i zdrowiu pacjenta. Ergonomia interakcji terapeuta-aparat fizykalny minimalizuje ryzyko popełnienia błędu oraz poprawia komfort pracy operatora. Z uwagi na coraz bardziej złożone interfejsy oraz coraz większe możliwości funkcjonalne urządzeń fizykalnych, czytelne i intuicyjne zaprojektowanie współdziałania z fizykoterapeutą staje się czynnikiem wpływającym na prawidłowe wykonanie zabiegu. Przedstawiona w artykule ocena i analiza porównawcza konstrukcji płyt czołowych i oprogramowania aparatów fizykalnych pozwala na wskazanie stosowanych ergonomicznych rozwiązań w tym zakresie, a docelowo na opracowanie ogólnych wytycznych dla projektantów.
W ramach identyfikacji ergonomicznych właściwości interfejsów, w sposób szczególny uwzględniono wymagania dotyczące konstrukcji płyty czołowej, elementów kontrolno-sterowniczych, metod prezentacji informacji tekstowej i jej graficznych odpowiedników, a także innych, dodatkowych funkcji ułatwiających obsługę i zwiększających bezpieczeństwo.
BŁĄD MEDYCZNY W FARMAKOTERAPII
Jarosław Woroń1, Jerzy Wordliczek2
1 Collegium Medicum Uniwersytetu Jagiellońskiego, Zakład Farmakologii Klinicznej Katedry Farmakologii, Kraków
2 Collegium Medicum Uniwersytetu Jagiellońskiego, Oddział Kliniczny Leczenia Bólu i Opieki Paliatywnej Katedry Chorób Wewnętrznych i Gerontologii, Kraków
Błąd medyczny w farmakoterapii jest powodem zwiększenia ryzyka wystąpienia chorób polekowych, jak i zgonu pacjenta. Błędy medyczne powodują generowanie w systemie opieki zdrowotnej znacznych kosztów. I tak np. w USA corocznie wydaje się ponad 180 miliardów dolarów
na skutki jakie powodują błędy medyczne, w szczególności związane ze stosowaniem leków. Błąd medyczny w farmakoterapii wynika najczęściej z podania niewłaściwego leku, niewłaściwemu pacjentowi w niewłaściwej dawce. Istotną przyczyną pomyłek może być także nieczytelna preskrypcja, co zwiększa ryzyko niewłaściwego podania leku, co ma szczególne znaczenie w przypadku podobnie brzmiących nazw leków.
Do populacji, które szczególnie narażone są na ryzyko niewłaściwego użycia produktu leczniczego zaliczamy pacjentów w podeszłym wieku, kobiety ciężarne i karmiące oraz dzieci.
W populacjach tych istnieją liczne ograniczenia i przeciwwskazania do stosowania wielu leków,
a konsekwencją ich lekceważenia może być występowanie chorób polekowych.
Istotnym problemem są także interakcje leków jakie występują w politerapii. Mogą one mieć podłoże zarówno farmakokinetyczne jak i farmakodynamiczne, a także mogą być związane
z sumowaniem się działań niepożądanych równocześnie stosowanych leków. Po to aby uniknąć ryzyka niekorzystnych interakcji pomiędzy równocześnie stosowanymi lekami, musimy posiadać pełną informację dotyczącą wszystkim przyjmowanych przez pacjenta leków i to nie tylko tych, które są przepisywane przez lekarzy, ale również leków dostępnych bez recepty. Jedną z możliwości prewencji błędu medycznego w farmakoterapii jest jednoznaczne przekazanie zaleceń dotyczących dawki, okresu podawania , drogi podania i częstości dawkowania przepisanych leków. W przypadku farmakoterapii stosowanej u pacjentów hospitalizowanych błąd medyczny może być związany z podaniem niewłaściwego leku, niewłaściwemu pacjentowi, często dochodzi także do pomyłki w zakresie drogi podania leku. Istotną przyczyną błędu w farmakoterapii jest także podobieństwo opakowań leków.
ZAGADNIENIA PRAWNE BŁĘDÓW MEDYCZNYCH ZE SZCZEGÓLNYM UWZGLĘDNIENIEM „BŁĘDÓW NIEZAWINIONYCH”.
Włodzimierz Wróbel
Uniwersytet Jagielloński, Katedra Prawa Karnego, Zakład Bioetyki i Prawa Medycznego
W znaczeniu podmiotowym błąd medyczny oznacza nieprawidłowe odzwierciedlenie rzeczywistości w świadomości osoby podejmującej działania w zakresie świadczeń medycznych. Skutkiem wadliwego rozpoznania rzeczywistości może być następnie wadliwa decyzja oraz wadliwe wykonanie określonych czynności, a więc błąd w znaczeniu przedmiotowym.
Źródłem błędu może być brak odbioru odpowiedniej informacji z otaczającego środowiska lub też brak dostatecznej wiedzy (doświadczenia) lub predyspozycji psychicznych dla interpretacji tych informacji. Często zakłócenia w odbiorze informacji leżą po stronie samego sprawcy. Podobnie może się zdarzyć w przypadku procesów rozpoznania i interpretacji informacji płynących z bodźców zewnętrznych. Niekiedy wiedza posiadana przez sprawcę, nie jest w odpowiedni sposób aktualizowana, z uwagi na brak koncentracji, zmęczenie czy inne dysfunkcje procesów psychicznych.
Z uwagi na przedmiot błędu można wyróżnić błąd diagnostyczny oraz błąd terapeutyczny. Niektórzy wskazują także na błąd odnoszący się do działań profilaktycznych. Wyróżnia się ponadto błąd odnoszący się do zabiegów terapeutycznych i nieterapeutycznych.
Ponadto z uwagi na szczególny kontekst w jakim dochodzi do błędu wyróżnia się błąd techniczny oraz błąd organizacyjny.
Za błąd diagnostyczny uważa się wadliwe rozpoznanie stanu zdrowia pacjenta, którego źródłem jest naruszenie przez lekarza obowiązujących zasad postępowania medycznego. Owo naruszenie warunkowane jest obiektywnymi możliwościami przeprowadzenia prawidłowej diagnostyki (uwzględniając to także dostępność określonej aparatury
Za błąd terapeutyczny uważa się podjecie wadliwej czynności terapeutycznej. Błąd terapeutyczny może być następstwem błędu diagnostycznego bądź może być błędem swoistym. Niekiedy wśród błędów terapeutycznych wyróżnia się błąd operacyjny. W perspektywie prawnej nie ma potrzeby wyróżniania tego błędu.
W związku z błędem terapeutycznym będącym wynikiem wadliwej diagnozy analizuje się odpowiedzialność lekarza stawiającego wadliwą diagnozę za ostateczny rezultat wadliwej terapii prowadzonej przez inna osobę oraz zakres odpowiedzialności lekarza terapeuty w przypadku prowadzenia terapii w oparciu o wadliwą diagnozę dokonaną przez inna osobę. Pojęciem błędu technicznego określa się niewłaściwe w sensie technicznym wykonanie czynności lecznicze najczęściej wykonywanych przy pomocy urządzeń technicznych. Błędy te albo polegają na naruszeniu powszechnie obowiązujących norm ostrożności, których dopuścić się może każdy człowiek oraz błędy mające charakter naruszenia szczególnych reguł wiedzy i sztuki medycznej. Tylko w tym ostatnim przypadku w perspektywie odpowiedzialności prawnej konieczne jest uzyskanie opinii biegłego.
Pojęcie błędu organizacyjnego obejmuje wadliwą organizację pomocy medycznej mającą znaczenie dla udzielnych świadczeń medycznych. Błąd ten ma charakter szczególny dotyczy bowiem nie bezpośrednio czynności leczniczych ale działań o charakterze administracyjnym i organizacyjnym, których celem jest m.in. zapobieganie przed wadliwym prowadzeniem diagnostyki i terapii. Niekiedy błędy organizacyjnej są bezpośrednim źródłem błędów technicznych
Te dwie ostatnie kategorie zbliżają się najbardziej do proponowanego ostatnio pojęcia błędu medycznego warunkowanego ergonomicznie. Umocowanie prawne tej ostatniej kategorii błędu wydaje się uzasadnione, wymaga jednak dalszych działań legislacyjnych.
NIEKTÓRE PRZYCZYNY POMYŁEK FARMACEUTYCZNYCH
Marta Ziarno1, Marcin Ziarno1, Janusz Pokorski2
1 Apteka Prywatna PHARMAC, Kraków
2 Collegium Medicum Uniwersytetu Jagiellońskiego
1. Pomyłki wynikające z szaty graficznej opakowań (identyczna szata graficzna różnych leków
i różnych dawek leków.
2. Pomyłki wynikające z podobnie brzmiących nazw leków.
3. Obciążenie farmaceuty czynnościami nie farmaceutycznymi (kontrola kilkunastu punktów na recepcie; obecność i czytelność danych niezbędnych do wystawienia recepty, przeniesienie kilku danych do komputera, sprawdzenie prawidłowości wypisania recepty przez lekarza, np.: lek na raka prostaty na zniżkę wypisany kobiecie, pamiętanie o ewentualnym systemie lojalnościowym).
4. Zróżnicowany sposób wyrażania dawki leku: (a) mg w 1 ml roztworu lub (b) w zawartości całej ampułki. Przykład: opis ampułki – Gentamycyna 40 mg/1 ml – w przypadku ampułek 1 ml dawka wynosi 40 mg, w przypadku ampułek 2 ml – 80 mg; informacja o objętości roztworu jest podana
b. małymi literami w sposób utrudniający jej zauważenie.
5. Tendencja do eksponowania nazwy firmy kosztem czytelności istotnych informacji o substancji czynnej, jej dawce, stężeniu – ułatwia pomyłkę, utrudnia szukanie w wykazach.
6. Błyszcząca folia opakowań blistrowych z mało kontrastowym nadrukiem małymi literkami utrudnia wybitnie odczytanie informacji.
7. W przypadku licznych leków wyciśnięcie kilku tabletek z blistra uniemożliwia identyfikację leku
lub dawki.
8. Nieczytelnie lub błędnie wypisana recepta (przykład: furagini ze słabo zaznaczonym a i g przeczytane jako furosemidi).
9. Rozproszenie uwagi osoby obsługującej w przypadku próby nawiązania kontaktu przez kilku pacjentów na raz: jedna osoba jest obsługiwana, druga chce się tylko zapytać
10. Presja czasu (Dlaczego to tak długo trwa?, Nie można szybciej obsługiwać? Dlaczego Pani tak długo rozmawia z tą Panią?).
11. Roszczeniowi pacjenci (kilkakrotnie wymieniane leki, niemerytoryczne dyskusje).
12. Rutyna (błędnie położony lek przez personel pomocniczy w miejscu innego, osoba wydająca widzi to, co chce widzieć, a nie to co trzyma w ręku).
13. Przemęczenie osoby obsługującej (duże natężenie ruchu, brak przerw, mała obsada apteki, dyżury nocne).
Wiele przyczyn wiąże się ze sobą, np. podobnie brzmiące nazwy i niewyraźnie wypisana recepta. Jeżeli jeszcze odbywa się to w nocy, obsługuje jedna osoba, oczekuje kilku pacjentów, pacjenci proszą o poradę i wyjaśnienia, oczekujący niecierpliwią się – możliwość popełnienia błędu znacznie wzrasta.
Osobnym tematem są urządzenia do autodiagnostyki, gleukometry, manometry (do użytku domowego oraz na miejscu w aptece).
W przypadku gleukometrów problem stanowi ich zróżnicowanie na podające wartości glikemii w osoczu lub we krwi włośniczkowej, ich kalibracja, futerały wymagające wyjmowania urządzenia, o źle rozplanowanych przegródkach, co stanowi duże utrudnienie dla pacjentów często badających glikemię w miejscach przygodnych.
(Praca prezentowana jako poster)
LISTA UCZESTNIKÓW
Ryszard ANDRZEJAK, prof. dr hab. med.
Akademia Medyczna im. Piastów Śląskich we Wrocławiu
Marek ANDRZEJEWSKI, lek. med.
Wielkopolskie Centrum Medycyny Pracy w Poznaniu
Stefan BEDNARZ, dr n. med.
Szpital Uniwersytecki w Krakowie
Krzysztof BIELECKI, prof. dr hab. med.
Centrum Medyczne Kształcenia Podyplomowego, Warszawa
Jan BILSKI, dr hab. n. med.
Collegium Medicum Uniwersytetu Jagiellońskiego
Zakład Ergonomii i Fizjologii Wysiłku Fizycznego
Marzena BINCZYCKA-ANHOLCER, dr n. med.
Uniwersytet Medyczny im. Karola Marcinkowskiego
w Poznaniu
Katedra Medycyny Społecznej
Halina ĆWIRKO, dr med.
Emerytowany Doradca Głównego Inspektora Pracy
Emerytowany Dyrektor Departamentu w Ministerstwie Zdrowia
tel. 22 663 47 29
Olga DUDYCZ,
Specjalistyczny Szpital im. Sokołowskiego w Wałbrzychu
tel. 74 842 33 25
Anna DUDZIŃSKA,
Centrum Medyczne Damiana - Warszawa
Helena FALKOWSKA,
SPZOZ Szpital Kolejowy w Pruszkowie
tel. 22 729 51 46
Bogusław FRAŃCZUK, prof. dr hab. med.
Collegium Medicum Uniwersytetu Jagiellońskiego
Zakład Fizjoterapii
Jerzy FRIEDIGER, dr med.
Szpital Zakonu Bonifratrów św. Jana Grandego
w Krakowie
Przewodniczący Okręgowej Rady Lekarskiej w Krakowie
Czesława FREJLICH, prof.
Akademia Sztuk Pięknych
Wydział Form Przemysłowych, Kraków
Adam GEDLICZKA, prof.
Emerytowany Profesor Akademii Sztuk Pięknych
w Krakowie
Ewa GÓRSKA, prof. dr hab. inż.
Politechnika Warszawska
Wydział Zarządzania
Jan Piotr GRZESIK, prof. zw. dr hab. n. med.
Instytut Medycyny Pracy i Zdrowia Środowiskowego, Sosnowiec
Robert IRZMAŃSKI, dr hab. n. med.
Uniwersytet Medyczny w Łodzi,
Pracownia Ergonomii i Fizjologii Wysiłku Fizycznego
robert.irzmanski@umed,lodz.pl
Elżbieta JANOSIK, dr n. med. inż.
Instytut Medycyny Pracy i Zdrowia Środowiskowego, Sosnowiec
Krystyna JASIŃSKA-KOLAWA, lek. med.
Małopolski Ośrodek Medycyny Pracy, Kraków
Danuta JĘDRZAK-KUŁAGA, lek. med.
Wojewódzki Szpital Specjalistyczny
im. J. Gromkowskiego, Wrocław
Tadeusz JULISZEWSKI, prof. dr hab. inż.
Uniwersytet Rolniczy w Krakowie
Wydział Agroinżynierii
Tomasz JUREK, dr n. med., mgr prawa
Akademia Medyczna we Wrocławiu,
Katedra Medycyny Sądowej, Zakład Prawa Medycznego
Aleksander KABSCH, prof. dr hab.
Emerytowany Profesor Akademii Wychowania Fizycznego w Poznaniu
Aleksandra KAJDA, lek. med.
Niepubliczny Zakład Opieki Zdrowotnej "Eskulap", Olkusz
Bronisław KAPITANIAK, dr med.
Wydział Medyczny Pitié-Salpêtrière,
Zakład Ergonomii, Paryż
Jan KARUS, inż.
Collegium Medicum Uniwersytetu Jagiellońskiego
Zakład Ergonomii i Fizjologii Wysiłku Fizycznego
Anna KARWOWSKA, mgr
Okręgowa Izba Pielęgniarek i Położnych w Łomży
Halina KĄKOLEWSKA
Wojewódzki Ośrodek Medycyny Pracy, Gorzów Wlkp.
Maria KONARSKA, prof. dr hab.
Centralny Instytut Ochrony Pracy
Zakład Ergonomii
Halszka KONTRYMOWICZ-OGIŃSKA, dr n. hum.
Collegium Medicum Uniwersytetu Jagiellońskiego
Zakład Ergonomii i Fizjologii Wysiłku Fizycznego
Maria KOWALCZYK, mgr
Okręgowa Izba Pielęgniarek i Położnych w Łodzi
Naczelny Rzecznik Odpowiedzialności Zawodowej Pielęgniarek i Położnych
Stefania KOWALCZYK
Okręgowa Izba Pielęgniarek i Położnych z siedzibą
w Wałbrzychu
Małgorzata KOWAŃSKA, mgr
Okręgowa Izba Pielęgniarek i Położnych z siedzibą
w Kaliszu
Jerzy KRUPIŃSKI, dr hab. n. med.
Collegium Medicum Uniwersytetu Jagiellońskiego
Śląski Uniwersytet Medyczny w Katowicach
Andrzej KÜBLER, prof. dr hab. med.
Katedra i I Klinika Anestezjologii i Intensywnej Terapii Akademii Medycznej we Wrocławiu
Wanda KULCZYCKA-MAZUREK, lek. med.
Centrum Medycyny Profilaktycznej, Kraków
tel. 12 422 68 22
Ewa KUŁAGOWSKA, dr n. biol.
Instytut Medycyny Pracy i Zdrowia Środowiskowego, Sosnowiec
Halina KUTAJ-WĄSIKOWSKA, dr med.
Centrum Monitorowania Jakości w Ochronie Zdrowia
Basia KUTRYBA, dr, Prezydent Europejskiego Towarzystwa Jakości w Ochronie Zdrowia
Centrum Monitorowania Jakości w Ochronie Zdrowia; WHO CC Krakow
Aleksandra KWOSEK, dr n. med
Śląski Uniwersytet Medyczny w Katowicach
Katedra Anestezjologii i Intensywnej Terapii Wydziału Lekarsko-Dentystycznego w Zabrzu
Joanna LECEWICZ-BARTOSZEWSKA, prof. dr hab. inż.
Politechnika Łódzka
Wydział Organizacji i Zarządzania, Katedra Zarządzania Produkcją
Jerzy LEWANDOWSKI, prof. dr hab.
Politechnika Łódzka
Wydział Organizacji i Zarządzania, Katedra Zarządzania Produkcją
Bernadetta ŁACHETA, mgr
Caritas Archidiecezji Krakowskiej
Teresa ŁĄCZKOWSKA, lek. med.
Małopolski Ośrodek Medycyny Pracy, Kraków
Irena MACIĄG, mgr
Uzdrowisko Kołobrzeg S.A.
Teresa MAKOWIEC-DĄBROWSKA, dr hab. n. med.
Instytut Medycyny Pracy im. prof. J. Nofera, Łódź
Grzegorz MAŃKO, dr n. med.
Collegium Medicum Uniwersytetu Jagiellońskiego
Zakład Ergonomii i Fizjologii Wysiłku Fizycznego
Tadeusz MAREK, prof. dr hab.
Uniwersytet Jagielloński
Instytut Psychologii Stosowanej, Zakład Neuroergonomii
Wanda MARSZAŁ, mgr
Naczelny Sąd Pielęgniarek i Położnych, Warszawa
Anna MIKOŁAJCZYK, lek. med.
Wojewódzki Ośrodek Medycyny Pracy, Kielce
Janusz Maria MORAWSKI, prof. tytul. dr hab. inż.
Instytut Lotnictwa, Warszawa
Akademia Humanistyczna im. Aleksandra Gieysztora
w Pułtusku
Ewa NITECKA, mgr
Collegium Medicum Uniwersytetu Jagiellońskiego
Zakład Ergonomii i Fizjologii Wysiłku Fizycznego
Jacek NITECKI, lek. med.
Collegium Medicum Uniwersytetu Jagiellońskiego
Zakład Ergonomii i Fizjologii Wysiłku Fizycznego
Rafał NIŻANKOWSKI, prof. dr hab. med.
Przewodniczący Rady Akredytacyjnej,
Collegium Medicum Uniwersytetu Jagiellońskiego
Zaklad Angiologii
Ewa NOWAK, prof. dr hab.
Instytut Wzornictwa Przemysłowego, Warszawa
Wiesława ORŁOWSKA, mgr
I Szpital Miejski w Łodzi
Jolanta ORŁOWSKA-HEITZMAN, lek. med.
Naczelny Rzecznik Odpowiedzialności Zawodowej Collegium Medicum Uniwersytetu Jagiellońskiego
Katedra Patomorfologii
Stanisław OSTROWSKI, dr n. med.
Samodzielny Publiczny Szpital Kliniczny nr 1, Lublin
Leszek PACHOLSKI, prof. dr hab. inż.
Politechnika Poznańska
Instytut Inżynierii Zarządzania
Ryszard PALUCH, dr hab. prof. nadzw.
Emerytowany Profesor Politechniki Wrocławskiej
Stanisława PANCERZ, dr med.
Zakład Opieki Zdrowotnej "Medycyna Pracy", Kraków
tel. 12 430 56 02
Ewa PĘDRACKA-KWASKOWSKA, mgr
Zastępca Kanclerza Uniwersytetu Jagiellońskiego
ds. Collegium Medicum
Joanna POKORSKA, lek. med.
Collegium Medicum Uniwersytetu Jagiellońskiego
Zakład Ergonomii i Fizjologii Wysiłku Fizycznego
Maria POKORSKA, lek. med.
Małopolski Ośrodek Medycyny Pracy, Kraków
Scanmed
tel. kom. 605 439 596
Janusz POKORSKI, dr n. med.
Collegium Medicum Uniwersytetu Jagiellońskiego
Zakład Ergonomii i Fizjologii Wysiłku Fizycznego
Aleksandra POLAK-SOPIŃSKA, dr inż.
Politechnika Łódzka, Wydział Organizacji i Zarządzania, Katedra Zarządzania Produkcją
Stefan POŹDZIOCH, dr n. praw.
Collegium Medicum Uniwersytetu Jagiellońskiego
Instytut Zdrowia Publicznego
Francesco RANZANI, Dr.
Clinical Risk Management and Patient Safety Centre, Tuscany Region, Florence, Italy
Małgorzata RATKA, lek. med.
Małopolski Ośrodek Medycyny Pracy, Kraków
Grażyna ROGALA-PAWELCZYK, dr n. med.
Uniwersytet Medyczny w Lublinie
Katedra i Zakład Zarądzania w Pielęgniarstwie
Monika RUBASZEWSKA,
Samodzielny Publiczny Zespół Opieki Zdrowotnej, Gorzów Wlkp.
Tomasz SROKA, mgr
Uniwersytet Jagielloński
Katedra Prawa Karnego
Aldona STAŃKO,
Okręgowa Izba Pielęgniarek i Położnych, Gorzów Wlkp.
Piotr SZŁAPA, mgr
Instytut Medycyny Pracy i Zdrowia Środowiskowego, Sosnowiec
Urszula SZOSTAK
Okręgowa Izba Pielęgniarek i Położnych w Łomży
oipiplomza@ neostrada.pl
Maria SZYMACZEK, mgr
Szpital Uniwersytecki w Krakowie
Elżbieta ŚLEBODA,
Wojewódzki Ośrodek Medycyny Pracy, Gorzów Wlkp.
Barbara ŚWIĄTEK, prof. dr hab. n. med.
Akademia Medyczna we Wrocławiu, Katedra Medycyny Sądowej Zakład Prawa Medycznego
Agnieszka TOBYS, mgr inż.
Politechnika Poznańska
Instytut Inżynierii Zarządzania
Edwin TYTYK, prof. dr hab. inż.
Politechnika Poznańska
Instytut Inżynierii Zarządzania
Jolanta ULATOWSKA, mgr
Państwowa Stacja Sanitarno Epidemiologiczna, Pleszew
Izabela WITCZAK, dr n. ekonom.
Akademicki Szpital Kliniczny, Wrocław
Jerzy WORDLICZEK, prof. dr hab. med.
Collegium Medicum Uniwersytetu Jagiellońskiego
Oddział Leczenia Bólu i Opieki Paliatywnej Katedry Chorób Wewnętrznych i Gerontologii
Jarosław WOROŃ, dr n. med.
Collegium Medicum Uniwersytetu Jagiellońskiego
Wydział Lekarski, Katedra Farmakologii
Włodzimierz WRÓBEL, dr hab., prof. UJ
Uniwersytet Jagielloński
Katedra Prawa Karnego
Iwona ZAPOLSKA-FITRZYK, lek. med.
Małopolski Ośrodek Medycyny Pracy, Kraków
Maciej ZDRODOWSKI, mgr
Medicover Sp. z o.o., Warszawa
Maciej ZŁOWODZKI, prof. dr hab. inż. arch.
Politechnika Krakowska
Zakład Architektury Miejsc Pracy
Hanna ŻWIRSKA-LEMBRYCH, dr n. med.
Samodzielny Specjalistyczny Zespół Opieki Zdrowotnej nad Matką i Dzieckiem w Opolu
INDEKS AUTORÓW
|
ANDRZEJAK R. |
11 |
|
|
BIELECKI K. |
12 |
|
|
BINCZYCKA-ANHOLCER M. |
13 |
|
|
CHARŁUSZ M. |
15 |
|
|
FĄFROWICZ M. |
26 |
|
|
FRIEDIGER J. |
14 |
|
|
GOLEMA W. |
17 |
|
|
IRZMAŃSKI R. |
15 |
|
|
JANOSIK E. |
16 |
|
|
JUREK T. |
17 |
|
|
KOZAKIEWICZ J. |
38 |
|
|
KRUPIŃSKI J. |
18 |
|
|
KSYKIEWICZ-DOROTA A. |
19,36 |
|
|
KUŁAGOWSKA E. |
16,37 |
|
|
KUTAJ-WĄSIKOWSKA H. |
20 |
|
|
KUTRYBA B. |
21 |
|
|
KÜBLER A. |
22 |
|
|
KWOSEK A. |
23 |
|
|
LECEWICZ-BARTOSZEWSKA J. |
24,25 |
|
|
MACIEJCZYK J. |
37 |
|
|
MAREK T. |
26 |
|
|
MIARKA A. |
24 |
|
|
MISIOŁEK H. |
23 |
|
|
MORAWSKI J.M. |
27 |
|
|
NIŻANKOWSKI R. |
28 |
|
|
ORŁOWSKA-HEITZMAN J. |
29 |
|
|
ORŁOWSKI J. |
30 |
|
|
PACHOLSKI L. |
31 |
|
|
POKORSKI J. |
32,42 |
|
|
POLAK-SOPIŃSKA A. |
25 |
|
|
POŹDZIOCH S. |
33 |
|
|
RADZIWIŁŁ K. |
34 |
|
|
RANZANI F. |
35 |
|
|
ROGALA-PAWELCZYK G. |
19,36 |
|
|
SZŁAPA P. |
37 |
|
|
SZOZDA R. |
38 |
|
|
ŚWIĄTEK B. |
17 |
|
|
TOBYS A. |
39 |
|
|
TYTYK E. |
39 |
|
|
WALKOWSKI A. |
30 |
|
|
WITCZAK I. |
11 |
|
|
WORDLICZEK J. |
40 |
|
|
WOROŃ J. |
40 |
|
|
WRÓBEL W. |
41 |
|
|
ZIARNO Marta |
42 |
|
|
ZIARNO Marcin |
42 |
|
|
ZŁOWODZKI M. |
30 |
|
- Szczegóły
- Autor: Redaktor Strony Komitetu
- Kategoria: Uncategorised
PATRONAT HONOROWY
Prof. dr hab. med. Wojciech NOWAK
Prorektor Uniwersytetu Jagiellońskiego ds. Collegium Medicum
Prof. dr hab. med. Jolanta JAWOREK
Dziekan Wydziału Nauk o Zdrowiu
Collegium Medicum Uniwersytetu Jagiellońskiego
PATRONAT MEDIALNY

- Szczegóły
- Autor: Administrator
- Kategoria: Uncategorised
Kwartalnik naukowy
Ergonomia An International Journal of Ergonomice and Human Factors
(od 1978 do 2003 półrocznik Ergonomia w języku polskim)
red. nacz.: prof. dr hab. Tadeusz MAREK
z-ca red. nacz.: dr Janusz POKORSKI
sekretarz: dr Grzegorz MAŃKO
adres redakcji:
Collegium Medicum Uniwersytetu Jagiellońskiego
Zakład Ergonomii i Fizjologii Wysiłku Fizycznego
ul. Grzegórzecka 20
31-531 Kraków
tel. (+48 12) 421 93 51
e-mail:
Publikacje książkowe:
Marek T, Ogińska H, Pokorski J, Costa G, Folkard S (eds.), 2000,
Shiftwork 2000. Implications for science, practice and business. Jagiellonian University, Kraków
Marek T, Ogińska H, Pokorski J (red.),
Ergonomia transportu. Uniwersytet Jagielloński, Kraków
Kabsch A, Marek T, Pokorski J (eds.), 2003,
The ergonomics of rehabilitation equipment and objects of everyday use for disabled people.
Polish Academy of Sciences. Committee on Ergonomics, Kraków 2003
Złowodzki M, Pokorski J, Marek T, Pietsch E (red.), 2004,
Ergonomia pracy biurowej. Polska Akademia Nauk, Komitet Ergonomii, Kraków
Pokorski J, Pokorska J, Złowodzki M (red.), 2010,
Błąd medyczny – uwarunkowania ergonomiczne. Komitet Ergonomii przy Prezydium Polskiej Akademii
Nauk, Kraków
Juliszewski T, Ogińska H, Złowodzki M (red.), 2011,
Obciążenie psychiczne pracą – nowe wyzwania dla ergonomii. Komitet Ergonomii PAN
----------------------
* Komitet Ergonomii dysponuje egzemplarzami archiwalnymi niektórych zeszytów czasopisma i publikacji książkowych



